2024年4月22日
健康診断で「胃のポリープが見つかったけれど大丈夫?」と疑問に思ったことはありませんか?

放置して良いものなのか、どんなリスクがあるのかについて、今回は詳しく解説していきます。

「胃底腺ポリープ」から「癌化」の可能性、最適な「フォローアップ計画」まで、ポリープにまつわる重要情報をお届けしますので、この機会にしっかり知識を深めましょう。

1. 胃底腺ポリープとは一体何か
胃の内部にできる小さな突起物をポリープと呼びます。種類の中でも特に胃底腺ポリープは、胃の底部、つまり食道に近い位置にできることが多いです。健診でみつかるポリープの殆どはこのポリープであることが多いです。胃底腺ポリープは癌化する可能性が低く、放置されるケースが多いです。

1.1. 胃底腺ポリープの基本的な知識
胃底腺ポリープは、胃の粘膜層に非がん性の腫瘍として発生するものであり、胃酸を分泌する部位に位置することが多いです。基本的にこのポリープで症状をきたす事は少ないです。胃底腺ポリープの発生原因は、女性ホルモンや胃薬の内服などの要因が関係していると考えられていますが、まだ詳細は解明されていない部分が多いです。検査においては、胃内視鏡を通じて粘膜の状態を直接観察し、ポリープの存在やその特徴を把握することが基本となります。
1.2. 発生するポリープの種類と特徴
胃のポリープには様々な種類があります。胃底腺ポリープはその一つで、良性の腫瘍であることがほとんどです。他にも、さまざまな因子によって発生する可能性のある過形成性ポリープやアデノーマ(腺腫)といったタイプが存在します。これらの違いは、形状や組織の特徴、そして将来的な癌化のリスクによって区別されます。適切な診断と管理には、これらの特徴をきちんと理解し、個々のポリープに応じた対応をとることが必要不可欠です。
1.3. ポリープが癌化するリスクについて
極めて低い頻度ですが、良性の胃底腺ポリープであっても、一部には将来、胃癌へと進行する可能性が否定できません。特に大きなポリープや数が多く見られる場合、または異型細胞が確認された場合などは、リスクが高まるとされています。長期間にわたる追跡調査によって、ポリープの変化を監視し、癌化の兆候を見逃さないようにすることが大切です。癌化の早期発見と早期治療は、胃癌による死亡率を下げる上でも極めて有効であるため、定期的な検査を受けることをお勧めします。

2. 胃のポリープの種類
胃のポリープとは、胃の内壁に生じる良性の腫瘍です。種類にはいくつかあり、それぞれが異なる特徴や、潜在的なリスクを持っています。大きく分けて、ピロリ菌感染に関連するものと、そうでないものがあり、またサイズや数によっても治療法やフォローアップの方法が異なってきます。この章では、胃のポリープの種類について各々が持つ特性を解説し、それに基づいた適切な医療対応についても触れていきます。

2.1. ピロリ菌感染がなければポリープのほとんどが胃底腺ポリープ
胃のポリープにはいくつかの種類があるのですが、ピロリ菌が原因でない場合、最も頻繁に診断されるのが胃底腺ポリープです。これは胃酸の分泌部である胃底腺から発生することが特徴で、通常は良性で癌化するリスクも低いとされています。しかし、数や大きさが異常に多かったり大きかったりする場合には、医師の精密な検査が必要であり、時折胃底腺ポリープ自体がピロリ菌感染の指標となる場合もあります。そのため、ピロリ菌の有無に関わらず、ポリープが見つかった場合には適切な治療やフォローアップが必要であるのです。
2.2. ピロリ感染があった方は過形成性ポリープの可能性も
一方で、ピロリ菌への感染が認められた場合、過形成性ポリープが生じる可能性が高まります。これは胃の粘膜が刺激されて過剰に成長した結果、ポリープとして現れるタイプです。過形成性ポリープは一般的に胃癌への進行リスクが高いとされており、ピロリ菌の除去治療が必要となりえます。除去後には、ポリープが退縮することもあり、ピロリ菌と過形成性ポリープの関連性が論じられる所以です。検査や治療には、ピロリ菌感染症の有無にも注目しながら進める必要があるため、定期的な検査と密なコミュニケーションが求められます。
2.3. ピロリ菌がなくとも癌化するポリープがまれにある
さらに、ピロリ菌の有無にかかわらず、ごく稀に癌化するポリープが存在することが知られています。これらは腺腫性ポリープと呼ばれるもので、良性から悪性へと変化する可能性があるため、注意深く観察が必要です。ポリープの形状や大きさ、形成されている部位などから、癌化のリスクを評価することになりますが、確実な診断のためにはバイオプシーや組織検査を行うことが一般的です。ポリープを見つけた場合には、医師のアドバイスに従い、適切な対処を行っていく必要があります。

3. 放置するリスクを理解する
胃のポリープがみつかったとき、その大多数は良性で、深く気にすることないかもしれません。しかし、放っておくことにはリスクが伴うため、注意が必要です。実際に、胃のポリープの中には将来的に癌化する可能性もあるのです。そのため、発見された際には、胃内視鏡検査を通して適切な判断を受け、必要に応じた管理や治療を行うことが大切なのです。過信せず、専門医のアドバイスに真剣に耳を傾け、自身の体のサインを見逃さないようにしましょう。

3.1. 放置した場合の潜在的なリスクとは
まず明確にしておきたいのは、すべての胃ポリープが癌化するわけではないということです。しかしながら、常に注意が必要であるのも事実です。放置する最大のリスクは、やはり癌化の可能性があることです。胃ポリープの一部には、時間が経つにつれて悪性化するものもあります。さらに、胃出血や消化管の閉塞などの症状を引き起こす原因にもなりかねません。また、ポリープの存在に気づかずに慢性的な胃炎を悪化させることもあります。定期的な内視鏡検査による観察が重要であり、そのサイズや数の変化をチェックすることが、リスク管理には欠かせないのです。
3.2. 癌化する確率はどれくらいか
胃ポリープが癌化する確率は、ポリープの種類やサイズ、数などによって大きく変わります。具体的な数字を挙げることは難しいですが、統計的には、過形成性ポリープよりも腺腫性ポリープの方が癌化のリスクが高いとされています。例えば1cmを超える腺腫性ポリープでは、5~10%程度の癌化の可能性が指摘されており、定期的な検査と管理が不可欠です。サイズが大きくなるほど、また、数が多いほど慎重な対応が求められるでしょう。専門医と相談しながら、定められたプロトコルに沿った観察や治療が必要です。
3.3. 他の胃疾患との関連性
胃ポリープは独立した病態である一方で、他の胃疾患と関連することもあります。例えば、ヘリコバクター・ピロリ菌による慢性胃炎や胃潰瘍と関連する場合もあるのです。ピロリ菌が原因で生じる過形成性ポリープの場合は、抗生物質による除菌を行えば縮小または消失することもあります。このように、ポリープが見つかった場合、単にそのポリープだけを注視するのではなく、胃の全体的な健康状態を把握し、必要な検査や治療を行うことが大切です。ポリープの性質を理解することで、他の疾患との関連性にも気を配ることができるのです。

4. 胃内視鏡検査が必要な理由
胃の病気は初期段階であれば無症状または軽度の症状しか現れません。そのため、体からのサインを見逃してしまうことが多いのです。特に、胃ポリープの存在は自覚症状が乏しく、放置しておくとケースによっては癌化するリスクも否めません。胃内視鏡検査は、こうした胃ポリープを含む様々な胃疾患を見出し、確定診断し、適切な治療へと繋げるため、極めて重要な手段となるのです。また、胃癌は世界的にも重要な健康問題の一つであり、早期発見と早期治療が生存率を高める鍵であるため、内視鏡検査は防げる胃癌への有効な対策として推奨されています。

4.1. 胃内視鏡によるポリープ診断の重要性
胃ポリープという言葉は耳にすることはあっても、その性質や潜在的な危険性について理解している人は少ないかもしれません。胃ポリープは組織が突出した状態で、良性のものが大半ですが、中には癌へと進行するものもあります。胃内視鏡を用いたポリープ診断は、そのサイズや形状、位置を正確に把握するために不可欠です。さらに、その場で組織の採取を行い、病理診断を通じてポリープの良性・悪性の判断を行います。胃ポリープが見つかった際に、適切な治療方針やフォローアップ計画を立案するためにも、内視鏡による診断は重要であることがわかります。
4.2. 検査プロセスと患者が知っておくべきこと
胃内視鏡検査を受ける患者さんは、検査の流れや必要な準備、検査後の注意点を理解しておくことが大切です。検査前日からは食事の制限があり、当日は胃の中を空にしておく必要があります。内視鏡は鼻からまたは口から挿入され、局所麻酔や経鼻鎮静剤を使用して患者さんの不快感を軽減します。検査中は胃の中の空気を膨らませ、胃壁をはっきり観察します。このプロセスは概ね15分から30分ほどで終了し、組織の採取が必要な場合にはバイオプシーが行われます。検査後は軽い違和感を感じることがあるかもしれませんが、通常は日常生活にすぐ戻ることができます。
4.3. 内視鏡検査の安全性と注意点
胃内視鏡検査は非常に安全な検査方法ですが、まれに合併症が起こる可能性があります。そのため、検査を受ける際には医師に既往症やアレルギー、服用している薬について詳しくお伝えください。合併症には、胃壁や食道壁の穿孔(穴が開くこと)や出血などが挙げられますが、これらは極めて稀なケースです。バイオプシーを行った後には少量の出血が見られることもありますが、通常は自然に止まります。万が一、検査後に強い痛み、発熱、呼吸困難などの症状が現れた場合には、速やかに医師の診察を受けることが重要です。

5. バイオプシーとその必要性
胃ポリープにおけるバイオプシーは、その危険性を評価し、適切な治療法を決定する上で欠かせない検査方法です。特に、「胃のポリープってほっといてもいいの!?」という疑問に答えるためにも、バイオプシーは非常に重要な役割を果たします。この検査を通じて、必要な情報を収集し、ポリープが良性なのか、あるいは悪性転化のリスクがあるのかを判断できるからです。また、様々なタイプのポリープが存在することと、そのそれぞれに応じたケアが必要であることが明らかになるため、正確な診断が非常に重要になります。

5.1. ポリープのサンプルを採取するバイオプシーとは
バイオプシーによるポリープのサンプル採取は、胃内視鏡検査中に行われることが多いです。専門的な医療器具を使用して、非常に小さなピースをポリープから切取り、その組織の良性や悪性を判定します。このプロセスでは、患者さんは局所麻酔を施されることがあるものの、ほとんどの場合、大がかりな麻酔は不要で、日帰りで行えます。バイオプシーで得られるサンプルは病理学的な検査に送られ、細胞の異常がないか、あるいはがん細胞の徴候がないかを詳しく解析されます。この結果に基づいて、患者さんの治療方針が決定されるため、非常に重要な検査であり、適切な医療行為が行われることに大きく寄与しているのです。
5.2. バイオプシーによって明らかになる情報
バイオプシーは、病理学的にポリープの正確な診断を可能にします。組織サンプルの顕微鏡的検査を行うことで、細胞の異常やがん細胞の存在を確認できます。また、病理学者は細胞の大きさ、形、配列からポリープの成長傾向や悪性度を推測し、その情報は後の治療法やフォローアップ計画の基準となります。炎症、感染の有無、または遺伝的変異などもこの際に検出されることがあります。このように、バイオプシーによって得られる情報は、患者さんが抱える胃ポリープに対してどのような行動を取るべきかを決定づける非常に重要なポイントであり、慎重な判断に基づく医療が実現される出発点とも言えるでしょう。
5.3. バイオプシーを行う際のガイドラインとプロトコル
バイオプシーを行うにあたっては、世界各国の医療機関が定めるガイドラインに従うことが一般的です。これらのガイドラインには、どのようなサイズや形状のポリープに対してバイオプシーが必要か、そして異常が見つかった場合にどう対処すべきかというプロトコルも含まれています。すなわち、バイオプシーの必要性を判断する基準や、サンプル採取後の取り扱い方、診断を受けた後の患者の適切な治療選択に至るまでの一連のプロセスが整理されており、患者さんへの説明責任を果たし、同時に医療スタッフの役割を明確にし、患者さんの安心と安全を最大限に守るために必要不可欠な手引きとなっています。安全性を確保するためには、これらのプロトコルを遵守しながら、患者さんごとの固有の状況に合わせた対応が求められます。

6. 胃ポリープのフォローアップ計画
胃のポリープの存在がわかったとき、それをどのように管理するかは極めて大切です。放置することによるリスクを避けるためにも、医師と相談の上、適切なフォローアップ計画を立てる事が重要となります。プランの立案には、ポリープの大きさ、数、種類、かつてピロリ菌の感染があったか否かなど、患者さんの個々の状況を総合的に考慮する必要があります。ご自身の健康を守るため、また将来的なリスクを予防するためのフォローアップ計画を、きちんと理解し実行することが求められるのです。

6.1. フォローアップの重要性と周期
胃ポリープを発見した場合、その後の経過観察は決して軽視できません。フォローアップは、ポリープの変化を見逃さないことで、将来的な癌化などのリスクをできるだけ避けるために不可欠です。経過観察の周期は一般的に、ポリープの大きさや性質、患者さんの家族歴などに基づいて設定されます。例えば、小さくて特に問題とならないポリープであれば、2年に1度の検査でも十分である可能性が高いですが、多発するポリープや大きさに変化のあるものについては、より頻繁な検査が推奨されることがあります。医師と密接に連携し定期的な検査を行うことで、万一の状況にも迅速に対応する事ができるのです。
6.2. ガイドラインに基づく適切なフォローアップ方法
胃ポリープのフォローアップには、国際的ながんのガイドラインや標準的な診療ガイドラインに基づいた慎重なアプローチが必要です。これは、患者さんごとのリスクを考慮しつつ、過剰な検査や不要な心配を回避するとともに、リスク高い状態を見逃さないためです。ガイドラインは、ポリープの種類や状態、患者さんの全体的な健康といった多様な要素を考慮した上で、最適な検査間隔や管理方法を示しています。定期検査には胃内視鏡が用いられることが一般的で、必要に応じてバイオプシーやポリープの摘出が行われることもあります。また、ポリープが見つかった時点でピロリ菌の除菌治療を行うことも一つの適切なアプローチであるとされています。
6.3. 定期検査とその時点で求められる行動
胃ポリープのフォローアップ計画における定期検査は、患者さん自身の健康管理において非常に重要です。定期検査では、ポリープのサイズ、形状、数などが詳細にチェックされ、癌化の有無が評価されます。検査後にポリープが大きくなっていたり、新たに複数のポリープが発見された場合などは、それに応じた具体的な医療行動が必要になることがあります。例えば、摘出やバイオプシーの適応が検討されるかもしれません。また、検査結果によっては生活習慣の変更など、日々の健康管理についてのアドバイスが医師から提供されることも重要なポイントです。ポリープの管理は定期検査による診断のみならず、患者さん自身の日常生活における意識改革も同時に行うことが望まれています。

7. ポリープの大きさと治療選択
胃のポリープと診断された後に、最も重要となるのは、ポリープの大きさです。それと連動して、どんな治療を選択するかが決定されます。小さければ経過観察の選択もありますが、一定の大きさを超えると切除が勧められるケースもあるのです。この治療選択をする上で、患者さんが把握しておくべきポリープの基準や、専門家の判断基準などについて、具体的な情報を提供していきたいと考えています。

7.1. 大きさによる治療方針の決定
胃ポリープが見つかった時、最も基本的な情報はその大きさになります。医学的には、一般的に5ミリメートル以下のポリープは比較的リスクが低く、定期的な内視鏡による観察で十分です。しかし、この大きさを超えるポリープには注意が必要で、10ミリメートルを超えるなどの大きなものになると、そのポリープが悪性化する可能性が高まるとともに、対応も切除へと傾いていきます。胃ポリープの性質、発見された大きさによって、その後の管理方法が大きく変わるため、患者さんと医師が緊密にコミュニケーションをとりながら適切な治療方針を決める必要があります。
7.2. 小さいポリープへのアプローチ
小さなポリープ、特に5ミリメートル以下のものは、大抵の場合は悪性の恐れが低いため、切除することなく定期検査による経過観察を選択します。胃ポリープの中でも胃底腺ポリープや過形成性ポリープなどの種類は、特に鑑別が必要でありますが、これらも同様に経過観察が基本となります。観察の間隔は、ポリープの大きさに応じて、またその他のリスク因子の有無に応じて医師が決定します。このように、小さいポリープでは積極的な治療よりも観察を優先し、患者の負担を減らしながらも、リスク管理を行っていくことが大切です。
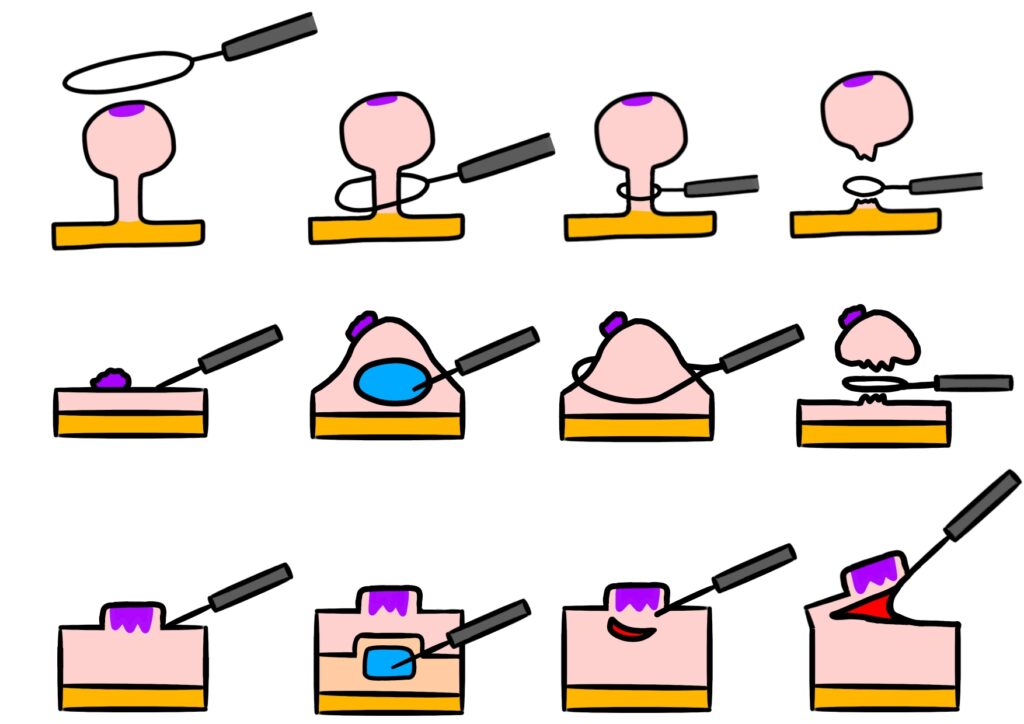
7.3. 大きなポリープの切除方法と時期
一方で、大きなポリープに対しては、切除が推奨されます。20ミリメートルを超えるポリープや、内視鏡で見ても明らかに異常な形状のもの、表面に悪性の徴候が見られる場合などは、できる限り早期に切除が選択されます。現在では内視鏡的粘膜切除術(EMR)や内視鏡的粘膜下層切除術(ESD)といった高度な技術を用いた手術が主流であり、患者さんの負担を軽減しながらも、効果的な治療結果を得ることができます。しかし、そのタイミングや、手術後の管理にも注意が必要であり、患者の健康状態やポリープの具体的な状況など、様々な要素を考慮した上での治療計画が重要となります。

8. 防げる胃癌 早期発見と早期治療の重要性
胃がんは、日本では特に見過ごされがちながんのひとつでありますが、早期に発見し、適切な治療を行うことで、遥かに良好な治療成績を得ることが可能です。ひとくちに「胃がんの早期治療」と言っても、これには幅広いステップが含まれており、まずは発見から始まり、病理診断、治療選択、定期的なフォローアップに至ります。その中でも、早期にポリープや異常を見つけ出すことは、癌化の予防や治療へのスムーズな移行を可能にするために非常に重要であると言えるでしょう。

8.1. 胃癌予防のためのポリープ管理
胃癌防止におけるポリープの管理は、治療よりも前の重要なフェーズです。ポリープが胃癌へと進行する可能性を理解し、適切な診断と治療を受ける事が絶対必要になります。ポリープの大きさ、数、形状、組織型によって、その管理方法は大きく異なります。例えば、小さなポリープであれば定期観察を選択する場合もありますが、大きさが一定以上のものや、癌化のリスクが高いと診断された場合は、切除を含む積極的な治療が必須となります。これらの判断には、エキスパートの意見が欠かせないため、一人で不安を抱えることなく、医療機関への相談を強く推奨します。胃癌予防のためには、このようにしてポリープと向き合うことが必要不可欠です。
8.2. 胃癌のリスク因子と早期発見の利点
胃癌になり易いリスク因子には、生活習慣、遺伝、ピロリ菌感染など多岐に渡ります。これらのリスク因子を把握し、自己の健康状態に常に注意を払っていくことが重要です。また、早期に胃癌を発見する利点は計り知れません。初期段階での治療は外科手術だけでなく、内視鏡的切除などの最小限の侵襲で済む場合が多く、その後の生活の質(QOL)や予後にも大きく好影響を与えます。そして、早期治療を受けることによって、全体的な治療期間の短縮や治療費の削減にも繋がります。利点が非常に多いため、胃癌のリスク因子を自覚している方は、定期的な検査を心がけ、早期発見を目指すことが求められるのです。
8.3. 定期検査による早期発見と早期対応のステップ
胃癌の早期発見を実現するには定期的な検査が不可欠です。胃内視鏡検査は特に有効であり、非常に細かい異常まで発見することが可能です。定期検査による早期発見から早期対応へのステップには、以下のようなプロセスがあります。まず初めに、リスク因子がある方や定期的なチェックが必要な方が、予防的な態度で検査を受けることがスタート点となります。そして、ポリープや異常を見つけた場合には即座にバイオプシーや精密検査へ移行し、その結果に基づいて最適な治療法を選択します。このようにして早期の段階で適切な対応を取ることで、胃癌を予防し、また早期に発見された場合の完治率を高めることができるのです。

札幌で胃のポリープが心配な方は大通り胃腸内科クリニックでの受診をご検討ください!










