2024年3月30日


生理痛や頭痛でよく飲む痛み止め。

これを飲んだ数日後に胃痛を起こす方が多いです。

それは薬の副作用による胃潰瘍かもしれません。
痛み止めを飲んで腹痛がひどくなったら、そのサインを見逃さないで。NSAIDsの摂取で胃粘膜がダメージを受け、胃潰瘍を招くメカニズムや、初期兆候の見極め方、対処法を解説します。

目次
1. NSAIDsによる胃潰瘍リスクとは
痛み止めとして広く利用されているNSAIDs(市販薬だとバファリンやイブなど)ですが、その使用には胃潰瘍のリスクが伴います。胃にやさしいと記載があっても胃潰瘍を起こす可能性があります。NSAIDsが胃腸に及ぼす影響は、胃粘膜を保護するプロスタグランジンの生成抑制に起因します。したがって、痛みを和らげる一方で、胃腸系の副作用への注意が必要となります。特に長期間の使用や、適切でない服用方法は胃潰瘍を引き起こす可能性を高めるでしょう。

1.1. 痛み止めの背景:NSAIDsの作用から理解する
非ステロイド性抗炎症薬とも呼ばれるNSAIDsは、痛みや炎症を抑える働きがあります。これらの薬は複数のタイプがあり、プロスタグランジンの生成を阻害することで痛みを緩和していきます。しかし、このプロスタグランジンは胃粘膜を保護する役割も担っており、その生成が抑えられることで胃腸への副作用が生じる原因となります。この作用機序を理解することで、NSAIDsの安全な使用が可能になり、胃潰瘍のリスクも把握することができます。
1.2. NSAIDsと胃粘膜の関係
NSAIDsの服用は、体内でのプロスタグランジン生成を阻害することにより痛みを抑える一方で胃粘膜のダメージを招きます。プロスタグランジンは胃酸の分泌を抑えると同時に、胃壁を保護する粘液の生成を促進する重要な物質です。このプロスタグランジンの生成が減少すると、胃酸による刺激から胃壁が守られにくくなり、結果として胃潰瘍を引き起こしやすくなるのです。NSAIDsを服用する際には、これらの胃粘膜への影響を考慮して、適切な用量と使用期間を守ること、また胃腸を保護するための対策を取ることが重要です。
1.3. NSAIDs摂取時の胃潰瘍発症メカニズム
NSAIDsを摂取した際に胃潰瘍が発症するメカニズムとして、次のような流れが考えられます。まず、NSAIDsによるプロスタグランジンの生成抑制により胃壁の防御機構が弱まります。その結果、胃酸の過剰な刺激を受けやすくなるという状況が生じ、通常ならダメージから守られている胃粘膜が攻撃されるようになります。さらに、NSAIDsによって胃内の消化酵素が胃壁自体を消化しつつある状態へと導かれることもあります。さらに長期の使用や他のリスクファクターが加わることで、胃潰瘍の発症リスクは高まるでしょう。それゆえ、NSAIDsを使用する際には、胃に対する負担が大きいことを認識し、必要ならば他の保護手段を取り入れながら慎重な服用を心がけるべきです。

2. 腹痛がNSAIDsのせい?胃潰瘍の初期兆候を見極める
痛みを感じたときに手軽に利用されることが多いNSAIDs(非ステロイド性抗炎症薬)ですが、これらの薬が原因で胃潰瘍になることがあります。痛み止めを飲んでから腹痛がひどくなるというのは、胃潰瘍の初期兆候である可能性があります。胃潰瘍は胃の内壁が傷ついてしまう疾患で、その原因のひとつに長期間のNSAIDsの服用が挙げられます。胃潰瘍の症状は個人差がありますが、早期発見が大切なので、普段とは違う腹痛を感じたら注意しなければなりません。

2.1. NSAIDs服用後の腹痛が示すもの
NSAIDsは痛みや発熱を和らげる効果がありますが、胃粘膜を保護するプロスタグランディンの生成を抑えることで潰瘍を引き起こすリスクがあります。服用後に腹痛を感じる場合、それは胃潰瘍の可能性が高い警告信号である場合があります。特に食事の前後に痛みが増したり、空腹時に痛みがある場合には要注意です。さらに、胃酸の逆流によるもたれ感や、胸焼けも合わさっていることがあります。これらの症状がみられた場合、すぐに医師の診察を受けることをおすすめします。
2.2. 胃潰瘍の症状と腹痛の関係性
胃潰瘍が疑われる場合、腹痛は最も一般的な症状ですが、痛い箇所や痛みの種類が様々です。多くは、上腹部の中央あたりに違和感や圧迫感を感じたり、食後に痛みが増すといった特徴があります。その他にも吐き気や嘔吐、胃もたれといった消化器系の不快感を伴うことがあります。頻繁な服用によって少しずつ潰瘍が大きくなっていき、最終的には消化管出血の原因にもなり得ますので、注意が必要です。
2.3. 腹痛以外の胃潰瘍が疑われるサイン
胃潰瘍は腹痛だけでなく、ほかにも様々なサインがあります。食欲不振や体重減少、全身の倦怠感がみられることもあります。これは、胃の痛みが食事を敬遠させることによって起こります。また、黒色の便が出たり、吐血することも胃潰瘍の重症化のサインです。これらは消化管出血が起こっている場合が多いため、ただちに医療機関を受診すべきです。安易に痛み止めを飲むのではなく、体からの警告を見逃さないようにしましょう。


3. NSAIDsの種類とその影響
NSAIDs(非ステロイド性抗炎症薬)は、炎症を抑制し痛みを和らげる効果がありますが、種類によって影響や対象症状が異なるのです。週末のスポーツ後の筋肉痛から、慢性の関節炎に至るまで、幅広い症状に対応する万能薬として多くの人々に使用されています。日本でよく知られているイブプロフェンやナプロキセンなどがこのグループに属します。一般に、短期間であれば安全性が高いとされていますが、長期使用や適切でない服用には、多くのリスクが潜んでいます。特に胃腸への負担が大きく、胃潰瘍のリスクを高めることが知られており、適切な知識を持って使用することが重要でしょう。

3.1. 市販のNSAIDsの名称
市販されているNSAIDsにはいくつかの主要な薬剤があり、それぞれ異なる名称やブランドで知られています。例えば、「イブ」などのイブプロフェンを含む製品は、非常に一般的です。また「ロキソプロフェン」を含む「ロキソニンS」や「ナプロキセン」を含む「ナプロスイン」もよく用いられる種類です。これら市販薬は、一般的には処方箋なしで手に入れられ、日常の痛みを抑える手段として役立っています。しかしながら、使用する際には、それぞれの薬剤の特徴や副作用を理解し、過剰摂取を避け、指示された用法・用量を守ることが大切です。これらの薬剤は手軽に入手できる反面で、その影響を過小評価してしまいがちなので注意が必要です。
3.2. 長期使用による副作用と胃腸への影響
NSAIDsの長期使用は、多くの副作用を引き起こすリスクがあります。特に胃腸に関係する副作用は深刻です。NSAIDsは、炎症を引き起こすプロスタグランジンという物質の生成を抑えることによって、痛みや炎症を緩和します。しかし、プロスタグランジンには胃粘膜を保護する役割もあり、これが不足すると胃粘膜がダメージを受けやすくなります。使用を続けることで胃潰瘍や胃出血などの深刻な胃腸障害を招くことがあり、これらの症状はしばしば重大な健康問題へと発展します。長期にわたりNSAIDsを使用する場合には、医師の指導のもと、胃粘膜を保護する薬剤を併用するなどの対策を取ることが推奨されます。
3.3. NSAIDsと他の薬との相互作用リスク
NSAIDsは、他の薬剤との相互作用が発生することがあります。たとえば、抗凝固剤やステロイド薬、選択的セロトニン再取り込み阻害薬(SSRI)等と併用すると、出血リスクが高まるかもしれません。また、抗血圧薬や利尿薬との併用は、それら薬剤の効果を減少させることが知られており、血圧管理を困難にすることがあり得ます。さらに、抗糖尿病薬との併用によって、低血糖のリスクが増加する場合もあり、注意が必要です。NSAIDsを服用する際には、医師や薬剤師に相談し、既に使用している薬剤との相互作用をきちんと確認し、安全に管理することが必ず必要になります。

4. 胃粘膜を守るための鎮痛剤の選び方
痛みを抑えるためには鎮痛剤が欠かせませんが、使い方を間違えると胃粘膜にダメージを与え、場合によっては胃潰瘍に至るリスクが指摘されています。特に非ステロイド性抗炎症薬(NSAIDs)は、強力な痛み止め効果がある反面、胃粘膜を傷つける可能性があるため注意が必要です。そこで、胃に優しい鎮痛剤の適切な選び方についてお伝えします。反炎症作用が弱いものや、胃の負担を少なくするための併用療法など、胃を守りながら痛みを和らげる方法を考えていきましょう。

4.1. NSAIDs以外の鎮痛剤の選択肢
NSAIDsの使用が難しい場合には、どのような鎮痛剤が選択肢として考えられるでしょうか。アセトアミノフェンは、炎症を抑える作用は弱いものの、発熱や痛みに対する鎮痛効果は高く、胃への影響も比較的少ないため、胃粘膜を守りたい場合の代替えとして有効です。しかし、肝臓への負担や過剰摂取による危険性もあるため、適切な使用が求められます。他にも、中枢神経を作用点とするオピオイド系鎮痛剤や筋肉の緊張緩和に効く筋弛緩剤等、状況に合わせた薬剤選びが大切です。
4.2. プロトンポンプ阻害剤と鎮痛剤の併用
胃粘膜の保護には、胃酸の分泌を抑えるプロトンポンプ阻害剤(PPI)の併用が効果的である場合があります。PPIは胃酸の過剰な分泌を抑える薬であり、NSAIDsとの併用により胃潰瘍のリスクが減少することが報告されています。特に、胃腸のリスクが高い方や高齢者、長期間のNSAIDs利用が必要な場合には、併用療法が推奨されることが多いです。ただし、PPIの長期使用が全身に及ぼす影響も考慮に入れ、医師の指導のもとでの使用が重要です。
4.3. 胃に優しい鎮痛剤の特徴と選び方
胃に優しい鎮痛剤を選ぶ際は、いくつかのポイントを押さえる必要があります。まず、成分や効果について理解し、自分の症状や健康状態に合わせた薬を選ぶことが重要です。NSAIDsを避ける場合はアセトアミノフェンやオピオイド系などが選択肢になりますが、副作用や使用する際の注意点についてもあらかじめ知るべきです。また、鎮痛剤の使用と並行して、生活習慣の改善やストレス管理など、胃粘膜を保護するための総合的な対策を行う必要があります。常に医師のアドバイスを参考にして、最適な鎮痛剤を選ぶようにしましょう。


5. 胃潰瘍疑いがあるときの対処法
胃潰瘍の疑いがあるとき、どのような対処法が考えられるでしょうか。まず、症状としては胃の痛みや胸焼け、食欲不振、吐き気などがあります。これらの症状が現れたら、すぐに専門医の診察を受けることが重要です。自己判断での痛み止めの乱用は、かえって症状を悪化させることにも繋がりかねません。また、生活習慣の見直しも必要です。食事は胃に優しいものを選び、ストレスを溜め込まないように努力することも肝心です。生活リズムを整え、適度な運動を心がけることで、胃潰瘍のリスクを減らすことができるでしょう。

5.1. 胃潰瘍と診断されたらどうするべき?
もし医師から胃潰瘍と診断されたら、治療計画に沿って対応する必要があります。一般的には、医師が処方する薬による治療が中心となりますが、それだけでなく日常生活における注意点がたくさん存在します。たとえば、食事は少量ずつ頻繁に取り、刺激物やアルコールの摂取を避けなければなりません。また、定期的な医師の診察を受けて、症状の改善や治療の進行状況を把握することが大切です。痛みが生じた場合には、自己判断での判断ではなく、速やかに医師の指導のもとに対処することが求められます。
5.2. 薬を変えるべきか、痛みと向き合うべきか
胃潰瘍の治療で使用する薬には、胃酸の分泌を抑えるものや胃の粘膜を保護するものなどがあります。しかし、場合によっては副作用を感じることもあるでしょう。そんな時には、ただちに医師に相談し、薬を変えるべきか、あるいは痛みとどう向き合うべきかを検討することが大切です。痛みが強く日常生活に支障をきたすようであれば、薬の変更や痛みを和らげる手段を医師と相談して決めることで、より良い治療結果が期待できるでしょう。
5.3. 副作用を最小限に抑えるための服用のコツ
胃潰瘍の治療に使用する薬は効果的ですが、時に副作用に悩まされることもあります。副作用を最小限に抑えるための服用のコツとしては、まずは医師の指示通りに正確な用量と用法を守ることが大前提です。さらに、食事との関わりを考えて薬を摂取することも重要です。たとえば、胃腸に直接作用する薬は食事の前後で効果が異なる場合があるため、指示されたタイミングで服用することが推奨されます。また、体調の変化に敏感になり、何か異変を感じたら迅速に医師に報告することが副作用対策には必要です。

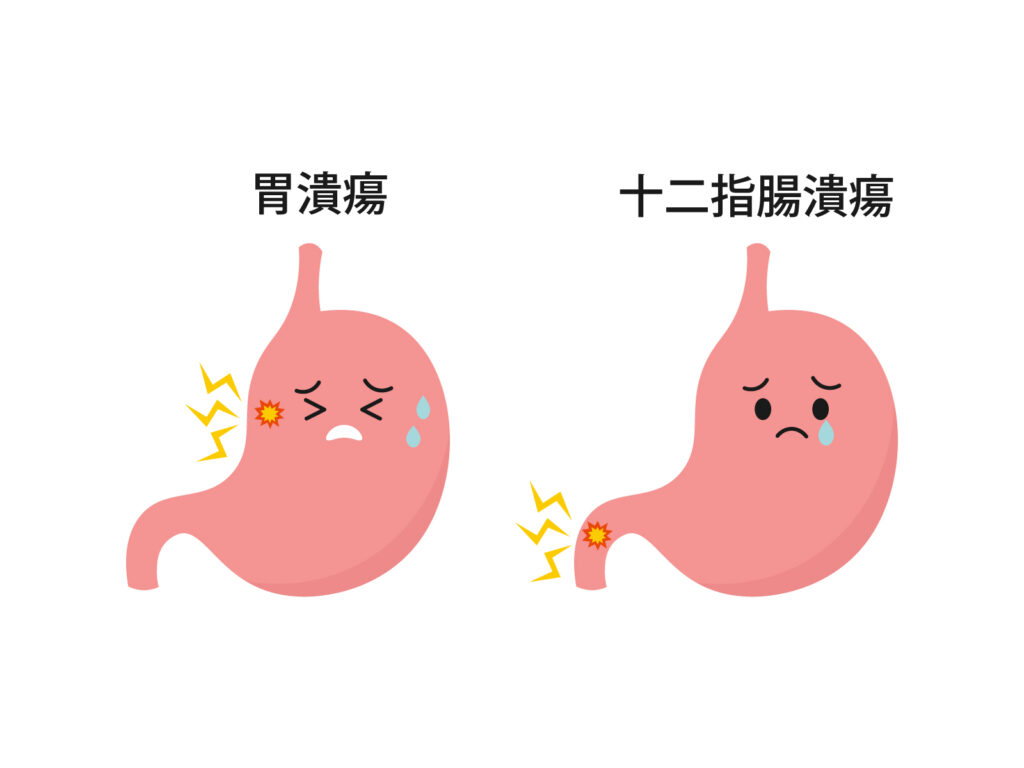
6. 胃潰瘍の診断方法とは?内視鏡検査の重要性
胃潰瘍の症状に心当たりがある場合、正しい診断を受けることが非常に重要です。特に痛み止めであるNSAIDsの使用後に腹痛がひどくなったという状況では、胃潰瘍を疑うべきでしょう。胃潰瘍の診断にはいくつもの方法がありますが、確定診断には内視鏡検査が不可欠です。この検査によって、胃の粘膜の状態を直接観察し、潰瘍の有無や大きさ、形状を把握することが可能になります。また、内視鏡検査は他の消化器疾患の鑑別診断にも利用され、治療方針の決定に大きく寄与するのです。

6.1. 胃潰瘍の確定診断には何が必要?
胃潰瘍の確定診断には、まず症状の詳細な聞き取りと身体検査が基本となります。しかし、これだけでは診断は確定しません。胃の粘膜にどのような変化があるのかを明らかにするため、内視鏡検査が必須となります。内視鏡検査では、具体的に胃の粘膜に潰瘍が存在するのか、その形状や深さはどうなっているのかを肉眼で確認することができます。また、胃潰瘍が悪性(がん)の可能性がある場合には、同時に組織を採取して生検を行い、病理検査にて更なる分析を行います。これにより、潰瘍の原因や性質をより詳細に把握し、適切な治療法を決定するための情報を提供することができるのです。
6.2. 内視鏡検査でわかること
内視鏡検査は、胃潰瘍の診断だけでなく、潰瘍の原因を特定する手がかりを提供します。ヘリコバクター・ピロリ菌による感染が潰瘍の原因である場合、その存在を確認することが可能です。また、胃の粘膜に炎症が見られた場合には、潰瘍の活動性を判断する重要な指標になり、治療の効果を判定する際にも重要な情報になります。さらに、NSAIDsの使用による副作用かどうかや、潰瘍部位が悪性かもしれないという場合にも、生検を行って確認することができます。つまり、内視鏡検査は単に潰瘍を確認するだけでなく、より広範な消化器疾患の評価および治療へのガイドとなるのです。
6.3. 内視鏡検査を受けるタイミング
痛み止めを服用後、腹痛が悪化するなどの症状が現れたときは、早めの内視鏡検査を受けることが望ましいです。特に、痛み止めの服用による胃の不調が疑われるケースでは、胃粘膜へのダメージを把握し、迅速に対処するためにも内視鏡検査が重要になります。食欲不振や吐き気、嘔吐、便の色の変化など、胃潰瘍を示唆する他の兆候が見られる場合にも、専門医による診断が必要です。また、50歳以上の方や過去に胃潰瘍の既往がある場合、痛み止めなどのNSAIDsを継続的に使用している場合には、潰瘍の発症リスクが高まるため、症状がまだ軽い段階から定期的な検査を受けることが望ましいでしょう。

7. 消化性潰瘍と腹痛の原因を深掘り
痛み止めの服用後、腹痛がひどくなった場合、それは消化性潰瘍の可能性があります。消化性潰瘍は、胃や十二指腸の粘膜にできる傷や穴として定義されています。この潰瘍が発生すると、強い腹痛や胃痛を引き起こすことがあります。さらに、この症状は食事の影響を受けやすいことも特徴の一つです。しかし、腹痛には他にも様々な原因があるため、単に症状だけで消化性潰瘍と断定することはできません。誤って自己診断することなく、適切な医療機関でしっかりとした診断を受けることが重要です。

7.1. 消化性潰瘍の主な原因とそのメカニズム
NSAIDsの内服は潰瘍を引き起こすリスクがありますが、その他には、ヘリコバクター・ピロリという細菌の感染も、潰瘍の一因とされています。この細菌は胃の中で生息し、粘膜を傷つけることで潰瘍を形成します。精神的ストレスや、タバコ、アルコールの摂取も消化性潰瘍に影響を与えるとされており、様々な要因が複合することで潰瘍が発生する場合があるのです。
7.2. 腹痛の他の一般的な原因と見分け方
腹痛の原因は消化性潰瘍の他にも多岐にわたります。たとえば、過敏性腸症候群や胃炎、胆石症、膵炎などが挙げられます。これらの疾患はいずれも腹痛を伴うことが一般的であり、その特徴を知ることで見分けることが可能になります。例えば、胆石症の場合は食後に右上腹部に痛みを感じることが特徴であり、膵炎では背中に痛みが放散することがあります。このように、他の疾患にはそれぞれ特有の痛み方や症状があるため、詳細な問診や検査を通して適切な診断に結びつけることが大切です。
7.3. 消化性潰瘍、食事とライフスタイルの関係
消化性潰瘍の治療と予防には、食事とライフスタイルの見直しが重要とされています。胃を刺激する辛い食べ物や、アルコールの摂取は潰瘍のリスクを高めます。そのため、胃に優しい食事を心がけることが推奨されています。一例としては、食物繊維を多く含む食材や、ビタミン、ミネラルが豊富な野菜、果物を取り入れることです。また、ストレスは胃酸の過度な分泌を促し、潰瘍の悪化の要因ともなるため、リラクゼーションや趣味を通してストレスを適切にコントロールすることも重要です。健康的な生活習慣を送ることで、潰瘍のリスクを減らし、潰瘍による腹痛を予防することができるでしょう。

8. 胃潰瘍予防のための生活習慣と対策
胃潰瘍は、胃の粘膜にできる潰瘍で、痛みや不快感を伴うことがあります。胃潰瘍を予防するためには、適切な食生活やライフスタイルの管理が重要になります。毎日の食事を見直し、胃に負担をかけないよう心がけること、規則正しい食生活を送ることが基本となります。また、ストレスは胃酸の分泌を増やし、胃潰瘍を引き起こしやすくするため、ストレスマネジメントが予防に密接に関わってきます。定期的な健康チェックを行い、早期にリスクを発見することも、予防のためには不可欠です。

8.1. 胃腸に優しい食生活ガイド
胃に優しい食生活にするためには、まず食事の内容を見直すことが大切です。刺激性の強い食べ物、脂っこい食事、カフェインやアルコールなど胃に負担をかけるものは控えめにしましょう。また、食事はゆっくりと時間をかけて噛むようにし、胃の負担を減らすことが大切です。1日の食事分量を小分けにし、こまめに食事を取ることで胃への負担を軽減できます。胃腸を守るためには、食物繊維を豊富に含んだ食事や、消化の良い食品を選ぶことが推奨されます。さらに、十分な水分補給を心がけ、消化を助けましょう。
8.2. ストレス管理と胃潰瘍リスク軽減
ストレスは、自律神経のバランスを崩し、胃酸の過剰な分泌を引き起こし胃潰瘍のリスクを高めることが知られています。日常生活の中でストレスを感じる場面は避けられないものですが、そのストレスをいかに管理していくかが重要になります。趣味や運動をする時間を作り、心をリフレッシュさせることや、十分な睡眠を取ることでストレス耐性は向上します。また、瞑想やヨガなどリラクゼーション効果のあるアクティビティを取り入れることも効果的です。ストレスは避けられないものですが、上手くコントロールをしていくことで胃潰瘍の予防につながります。
8.3. 定期的な健康チェックと胃潰瘍の発見率
胃潰瘍は自覚症状がないこともあり、見過ごされがちな病気の一つです。定期的な健康チェック、特に胃に関する検査は、自覚症状のないうちに胃潰瘍を発見し、早期治療へと繋げることができます。健康診断での胃部のレントゲン検査や、胃カメラによる内視鏡検査は、胃潰瘍を見つけ出す主要な方法です。これらの健康チェックを定期的に受けることで、発見率は大幅に向上します。早期発見・早期治療ができれば、病気の進行を食い止め、健康維持に寄与することになります。

札幌で胃痛で悩んでいる方は大通り胃腸内科クリニックで胃カメラをご検討ください!