2024年9月23日
大腸がんはどこが痛むのでしょうか?

実際には、大腸癌のできる場所や進行具合によって痛む場所は異なります。

例えば、直腸に癌があれば肛門部に痛みを自覚する患者様もいますし、大腸癌が腸の外側の神経まで進行して背部痛や腰痛を自覚する患者様もいます。

この記事では大腸癌に伴う症状について解説していきます。

目次
1. 大腸がんはどこが痛むのか
大腸がんの症状は、多岐にわたります。早期の大腸がんは症状がない事が殆どですが、進行すると、痛みが出ることあります。痛みが現れる場所やその強さは、がんがどこに位置しているかによって異なります。

また、がんの大きさや進行度合い、そして個々の患者様の体質にも影響を受けます。ですから、一概にはどこが痛むかを断定することは難しいですが、一般的なパターンについて説明します。

1.1. 直腸癌により肛門部が痛むこともあり
直腸癌は、直腸という部分に腫瘍が発生する大腸癌の一種です。直腸癌が進行すると、その部位に痛みを感じることがあります。肛門に近い直腸に発生する場合、この痛みは特に強くなりがちです。加えて、排便時に強い痛みを感じることもあります。

さらに、肛門周辺の痛みが続くと、頻繁な排便による負荷が加わり、痛みが増すことがあります。これにより、患者様はますます排便を避けるようになり、便秘が悪化することもあります。
1.2. 大腸癌が背部痛や腰痛をきたすことも
大腸癌が進行して周囲の神経や他の臓器に浸潤すると、痛みが背中や腰に感じられることがあります。これは、がんが神経を圧迫したり、周囲の臓器に広がることで発生します。そのため、一見すると大腸癌とは関係のない部位に痛みが現れることがあるのです。

例えば、腰痛が長期間続く場合や、通常の治療を行っても改善しない場合は、大腸癌の可能性を疑うことが重要です。これにより、早期に適切な診断が行われ、治療が早く開始できる可能性が高まります。特に、既に他の症状が出ている場合は、医師に相談することをお勧めします。
1.3. 癌が大腸の内腔を塞いでしまうと腹部全体の痛みを来す可能性
大腸癌が進行し、大腸の内腔を塞ぐと、腹部全体に強い痛みが生じることがあります。この場合、腸の内容物が通過できなくなるため、腹部の膨満感や激しい痛みを引き起こします。この痛みは、しばしば断続的な痙攣性の痛みとして感じられます。また、これに加えて吐き気や嘔吐が現れることもあります。

このような症状が続くと、急性腸閉塞や穿孔といった緊急の医療対応が必要な状況に発展することがあります。ですから、早めに医師の診察を受けることが大切です。特に、突然の腹痛や持続する腹痛がある場合は、早急に医療機関を訪れることをお勧めします。


2. 大通り胃腸内科クリニックの紹介
大通り胃腸内科クリニックは、患者様に優しい医療を提供することを目指しています。最新の設備と経験豊富な医師が揃っており、胃腸の不調に対応しています。

さらに、患者様の利便性を考えたサービスが充実しており、初めての方でも安心して受診できます。特に、迅速で正確な診断を重視しており、検査結果もわかりやすく説明します。安心してご利用いただける環境づくりに努めています。

2.1. 札幌市営地下鉄大通駅徒歩30秒の立地
大通り胃腸内科クリニックは、札幌市営地下鉄大通駅から徒歩30秒という好立地にあります。このため、アクセスが非常に便利です。

近隣には商業施設も多いため、ショッピングのついでに訪れることも可能です。さらに、周辺の公共交通機関も充実しており、遠方からの患者さんにも利用しやすい環境となっています。
2.2. 院内で下剤が内服できるため検査当日に初めて来院できる
大通り胃腸内科クリニックでは、患者様の利便性を考え、院内で下剤を内服できるシステムを導入しています。これにより、検査当日に初めて来院する患者様も安心して対応できます。

初診の方でも、自宅で準備する手間が省けるため、時間を有効に使えます。患者様がスムーズに検査を受けられるよう、丁寧な説明とサポート体制も整えています。
2.3. 結果説明を電話やオンライン診療で行うことができる
大通り胃腸内科クリニックでは、検査結果の説明を電話で受けることができます。これにより、忙しい患者様でも自宅や職場から結果を確認することができます。時間や場所に縛られずに医師と直接コミュニケーションが取れるので、安心感も高まります。

当院で内視鏡検査をご希望の方は以下のリンクからご予約ください。

3. 大腸がんの痛みの感じ方とその特徴
大腸がんの痛みは、種類や強さ、部位によって異なります。初期段階では症状が現れにくいですが、進行するにつれて痛みが増してきます。

特に腫瘍が大きくなると、周囲の臓器や神経に浸潤することがあり、痛みが強く感じられることがあります。また、痛みの感じ方は個人差があり、同じ病状でも異なる痛みを感じることがあるのです。

3.1. 症状が現れる部位
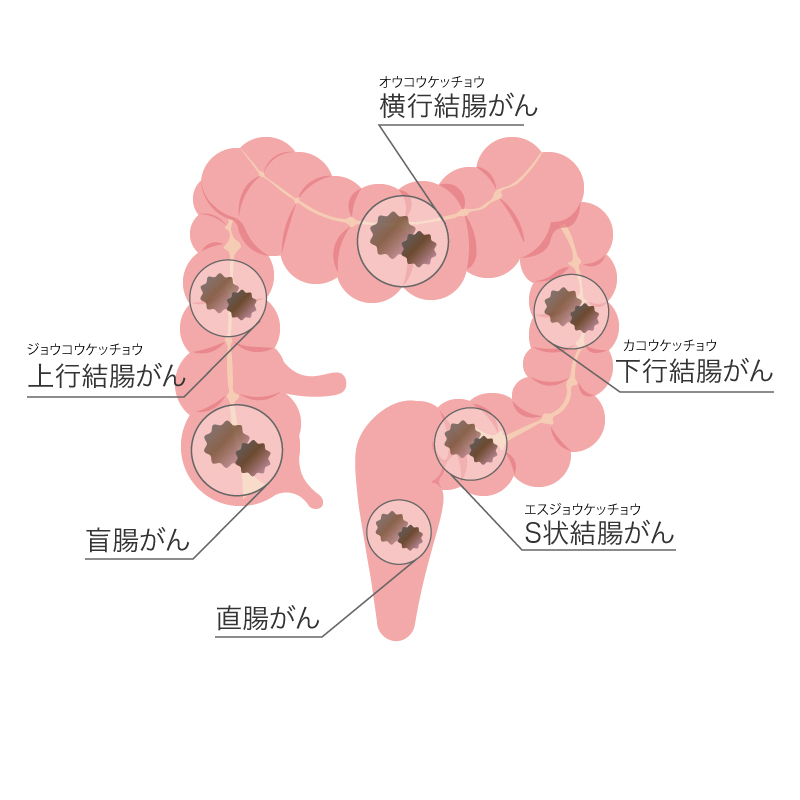
大腸がんの症状が現れる部位は、大腸のどの部分に腫瘍が存在するかによります。例えば、直腸に腫瘍がある場合、便秘や下痢、血便が見られることが多いです。左側の結腸に腫瘍があると、腹痛や便通異常が生じやすく、右側の結腸に腫瘍がある場合には、無症状のこともあります。これは便の硬さや腸管の大きさが関係しています。

さらに、腫瘍が成長して他の臓器に浸潤すると、痛みが腹全体に広がることがあります。例えば、腫瘍が腹膜や膀胱に浸潤すると、腹痛や腰痛が強く感じられることがあります。このように、大腸がんの痛みは腫瘍の位置や進行度によって大きく異なります。
3.2. 痛みの種類と強さ
大腸がんの痛みの種類や強さは、人それぞれ異なります。一部の患者は鈍い痛みを感じる一方で、他の人は鋭い痛みを感じることがあります。痛みの種類は腫瘍がどのように成長するかや、どの組織に影響を与えているかに左右されることが多いです。

痛みの強さも同様に個人差がありますが、一般的には腫瘍が成長するにつれて痛みが強くなる傾向があります。例えば、腫瘍が大きくなり、腸の内部を圧迫すると、食後に消化器系に痛みが現れることがよくあります。
3.3. 腫瘍による痛みの原因
大腸がんの痛みの原因は主に腫瘍による圧迫や浸潤です。腫瘍が大きくなると、腸管内部や周囲の臓器や神経を圧迫し、痛みが発生します。特に腫瘍が神経に触れると、鋭い痛みが生じることがあります。また、腫瘍による腸閉塞や炎症も痛みの原因となります。



4. 大腸がんの症状とその進行
がんが大腸の右側(盲腸や上行/横行結腸)にできた場合、自覚症状が現れにくいことがあります。腹部に腫瘤ができることや、慢性的な出血による貧血が見られることが多いです。

大腸の左側(下行結腸~直腸)にがんができた場合は、下血や血便、便秘、下痢、便が細くなるといった症状が多いです。これらの症状に気づいたら、すぐに医師に相談することが大切です。

4.1. 初期症状に注意すべきサイン
大腸がんの初期症状は、しばしば見逃されがちです。例えば、食欲が低下したり、疲れやすくなったりすることがあります。これらの症状は、風邪や疲労などと混同されやすいです。しかし、長期間続く場合は要注意です。

また、腹部の違和感や不調も初期症状の一つです。これには、腹部の張りや軽い痛みが含まれます。これらの変化が感じられた際は、早めに医師の診察を受けることが重要です。
4.2. 進行した場合の一般的な症状
大腸がんが進行すると、さまざまな症状が現れます。例えば、便秘と下痢が交互に起こることがあります。また、便の形状が変わり、細くなることもあります。これは腸内のがんが便の通り道を狭くするためです。

さらに、血便や下血が見られることもありますが、これらはがんが進行している可能性を示しています。このような症状が見られた場合、早急に医療機関を受診することが不可欠です。
4.3. 転移による症状の変化
大腸がんが他の臓器に転移すると、その部位に応じた症状が出現します。例えば、肝臓に転移すると、右上腹部に痛みを感じることがあります。

また、黄疸が出ることもあります。肺に転移した場合、咳や息切れが起こることがあります。骨に転移すると、骨痛や骨折が見られることがあります。これらの症状は、大腸がんが体内で広がっているサインですので、早急な治療が必要です。



5. 大腸がんの診断方法
大腸がんの診断方法には、いくつかの重要な手順があります。主な方法としては、大腸内視鏡検査、便潜血検査、CT検査などがあり、それぞれに特徴があるのです。

これらの方法を組み合わせることで、より正確な診断が行えます。早期発見するためには、定期的な検査が欠かせません。医師と相談し、最適な方法を選ぶことが重要です。

5.1. 大腸内視鏡検査の重要性
大腸内視鏡検査は、大腸がんの診断において非常に重要な役割を果たします。この検査では、大腸全体を直接観察できるため、早期のがんや前がん状態を発見することが可能です。また、ポリープなどの異常が見つかった場合、その場で切除することもあります。これにより、がんの進行を防ぐことができるのです。

さらに、内視鏡検査は他の検査方法に比べて精度が高く、信頼性があります。現在の技術では、麻酔を使うことで痛みを軽減でき、患者様への負担も少なくなっています。定期的に内視鏡検査を受けることは、大腸がんの予防と早期発見において非常に有効です。
5.2. 健康診断での早期発見の役割
健康診断は、病気の早期発見と予防において大変重要です。特に、大腸がんは進行すると治療が難しくなるため、健康診断での早期発見が鍵となります。定期的に便潜血検査を行うことで、目では確認できない小さな出血を見つけることが可能です。この検査は簡便で、痛みもなく、家庭で実施できる点が利点です。

また、便潜血検査で異常が見つかった場合、次のステップとして大腸内視鏡検査を受けることが推奨されます。この流れを確立することで、早期の大腸がんを確実に発見し、治療を開始できるのです。健康診断を軽視せず、定期的に受診することが、健康な生活を維持するために重要となります。
5.3. 検査結果の読み方
検査結果の読み方は、正しい理解が必要です。大腸内視鏡検査の結果では、ポリープや炎症の有無、がんの疑いについて詳しく記録されます。医師から説明を受ける際に、疑問点があれば質問することが大切です。専門用語が多いため、納得がいくまで確認することが重要です。

便潜血検査の結果も、陽性か陰性かで大きく異なります。陽性の場合は、さらなる精密検査が必要となり、早急に医師と相談することが求められます。一方、陰性であっても安心せずに、定期的な検査を続けることが予防の鍵です。検査結果を正しく理解し、適切な対応を取ることが健康維持につながります。



6. 大腸がんの治療法
大腸がんの治療法は、多岐にわたります。具体的には、内視鏡的治療や手術療法、そして放射線療法や化学療法があります。

患者ごとに適切な治療法を選択するためには、がんの進行具合や患者の全体的な健康状態を考慮することが重要です。また、治療法を選ぶ際には、専門医との十分な相談が必要です。

6.1. 内視鏡的治療の選択肢
内視鏡的治療は、大腸がんの早期発見において非常に有効です。この治療法は、比較的負担が少なく、患者への影響も少ないため、初期のがんに対してよく選ばれます。具体的には、ポリープ除去や粘膜切除といった手法があります。

この治療法は、がんが粘膜に限られている場合に効果的です。しかし、進行が進んでいる場合には、他の治療法が必要になります。内視鏡的治療は、入院期間が短く、早期の社会復帰が可能である点も大きなメリットです。
6.2. 手術療法の概要とリスク
手術療法は、大腸がん治療の中で最も基本的かつ効果的な方法です。この療法は、がんが進行している場合や内視鏡的治療が難しい場合に選ばれます。手術には、腹腔鏡手術や開腹手術などがあり、がんの位置や大きさによって選択されます。

手術療法の最大の利点は、がんを完全に取り除くことができる点です。しかし、手術には麻酔のリスクや合併症の可能性があります。手術後には一定期間の入院とリハビリが必要です。
6.3. 放射線療法や化学療法の適用条件
放射線療法や化学療法は、大腸がんの進行具合によって適用される治療法です。放射線療法は局所的ながんに対して有効で、特に手術が難しい場合に用いられます。化学療法は、全身に広がったがんに対して使われることが多いです。

放射線療法の主な利点は、がん細胞を直接攻撃することです。しかし、周辺の健康な組織も影響を受ける可能性があるため、副作用に注意が必要です。適用条件はがんの進行具合や患者の体力に依存します。

一方、化学療法は薬剤を使ってがん細胞を抑制します。これにより、全身的な治療が可能となります。化学療法の適用には、がんの種類や患者様の健康状態も重要です。総じて、放射線療法と化学療法は、他の治療法と組み合わせることで、より効果的な治療が期待できます。



7. 大腸がんの経過観察とリスク管理
大腸がんの経過観察は、治療後の健康管理においてきわめて重要です。治療が成功しても、がんが再発する可能性はゼロではありません。専門の医師による定期的なチェックが必要です。

また、生活習慣の見直しと予防策を取り入れることで、健康を維持しやすくなります。これから、これらのポイントについて詳しく説明します。

7.1. 定期的な経過観察の重要性
大腸がんの治療後の経過観察は、再発リスクを早期に発見するために欠かせません。定期的な検査によって、がんの再発や新たな異常を早期に見つけることができます。

特に治療後の最初の数年間は、再発のリスクが高いため、特に注意が必要です。定期的な診察や検査を続けることで、万が一再発があっても早期に対応できるでしょう。また、症状の出現が少ないこともあるため、自覚症状がなくても定期的なチェックを怠らないことが重要です。

専門医によるフォローアップの計画に従い、適切なタイミングで定期検診を受けることが求められます。自己判断で検査を中断することは避け、医師の指示に従うことが大切です。早期発見ができるかどうかは、今後の生活の質に大きく影響しますので、計画的な経過観察が重要です。
7.2. 再発リスクを減らす方法
大腸がんの再発リスクを減らすためには、いくつかの具体的な方法があります。まず、医師の指示に基づいた定期的な検査や診察を行うことが基本です。これによって、がんの再発や新たな異常を早期に発見できる可能性が高まるため、迅速な対応が可能になります。

さらに、健康的な食事を心がけることも重要です。バランスの取れた食事は、免疫力を高め、体の健康維持に寄与します。特に野菜や果物を多く摂るようにし、油脂の多い食事や加工食品を避けるようにしましょう。

また、適度な運動を日常に取り入れることで、体力を維持し、ストレスを軽減することが可能です。
7.3. 生活習慣の見直しと予防策
大腸がんの予防には、生活習慣の見直しが重要です。まず、食事の改善が鍵となります。高繊維質の食品や抗酸化作用のある食品を積極的に摂ることが推奨されます。これにより、腸内環境が整い、がんの予防に役立ちます。

また、運動習慣を取り入れることも効果的です。定期的な運動は、免疫力を高め、消化器系の健康を促進します。ウォーキングや軽いジョギングなど、無理のない範囲で行うことが続けやすく、おすすめです。

さらに、ストレス管理にも注力しましょう。日々のストレスを解消し、リラックスできる時間を持つことが、心身の健康にとって重要です。リラクゼーションや趣味の時間を取り入れ、バランスの取れた生活を心がけることが予防につながります。



札幌での大腸内視鏡検査は大通り胃腸内科クリニックがおすすめです!











