2024年7月27日

過敏性腸症候群(IBS)は、内視鏡では異常がないのにも関わらず、下痢や便秘、腹部の不快感を生じてしまう疾患です。

IBSに対しては多くの種類の医薬品が使用されていますが、効果がみられるものを見つけるまで時間がかかる事が多いです。

そんな方々のために、良く使用される薬の一覧を写真付きで紹介いたします。
この記事がIBS治療の一助になればと考えています。

目次
1. 過敏性腸症候群の薬一覧
過敏性腸症候群には様々な薬があります。それらの薬は症状の緩和を目的として処方され、多くの患者に対して効果を発揮しますが、種類が多く、自分に合う薬剤を見つけるまでに時間がかかります。そのため、薬の種類と効果、副作用について詳しく確認していきましょう。

1.1. 処方薬の種類と効果
過敏性腸症候群の処方薬には、抗コリン薬やオピオイド受容体作動薬、セロトニン作動薬、消泡剤、便秘薬などがあります。抗コリン薬は、腸の平滑筋をリラックスさせることで、腸の収縮を抑え、痛みや痙攣を軽減します。オピオイド受容体作動薬は、腸の運動を調整し、便通を改善する効果があります。
これらの薬は、症状や個人の体質によって適用されるものが違います。抗コリン薬は、下痢型の過敏性腸症候群に効果的です。一方、便秘薬等は便秘型の過敏性腸症候群に効果があります。
1.2. 各薬の副作用と対策
過敏性腸症候群の薬は効果的ですが、副作用もあります。抗コリン薬では、口渇や便秘、目のかすみなどが見られます。セロトニン作動薬では、腹痛や下痢、吐き気が主な副作用です。抗うつ薬は、眠気やめまい、体重増加などが報告されています。
医師や薬剤師と相談しながら、副作用を最小限にする方法を見つけましょう。自己判断で薬の使用を中止するのは避けるべきです。正しい知識を持ちながら、治療を進めることが重要です。



2. 過敏性腸症候群の治療薬
過敏性腸症候群は、下痢型、便秘型、混合型によって治療法も異なってきます。またその他にも症状や原因に応じたさまざまな薬が用いられます。ここでは、それぞれの薬の特徴と使用法について説明します。症状が軽減するまでには時間がかかることもあるため、医師の指示に従って治療を続けることが大切です。

2.1. ポリフル(ポリカルボフィルカルシウム)/コロネル
ポリフルは、混合型の過敏性腸症候群に用いられる薬です。腸管内の水分を保持したり、便にボリュームを持たせたりして、下痢や便秘の症状を抑える効果があります。1回500mgを1日3回飲むのが一般的です。
便秘と下痢の両方に効くのがとても良い薬ですが、腹部の違和感が強い方には逆効果となる可能性がありますので、内服して症状悪化する場合は早めに中止しましょう。

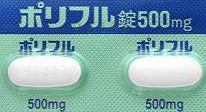

2.2. セレキノン(トリメブチンマレイン酸塩錠)
セレキノンは、混合型の過敏性腸症候群に多く用いられます。オピオイド受容体に作動して腸の運動を調整するために使用される薬です。この薬は、腸の蠕動運動を正常化させるため、便秘や下痢の症状を改善します。低用量だと消化管運動を促進させ、高容量だと下痢に効きます。1回100mg-200mgを1日3回内服 短時間で効果が現れるものではないため、継続的な服用が必要です。
そして、副作用としては、めまいや頭痛が報告されています。これらの症状が出た場合は、速やかに医師の診察を受けることが重要です。

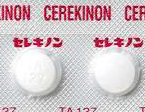

2.3. イリボー(ラモセトロン塩酸塩)
イリボーは、過敏性腸症候群による下痢を抑えるための薬です。セロトニン受容体阻害薬で、この薬は腸内のセロトニンの量を調整することで、腸の運動を制御します。服用開始直後には効果が現れにくいかもしれませんが、継続することで症状が改善されます。一日1回の内服で男性は5µg、女性は2.5µgが一般的です。
また、副作用としては便秘や腹痛が報告されています。したがって、服用する際には医師の指示に従い、定期的なチェックを受けることが重要です。食事と一緒に服用することも推奨されます。



2.4. トランコロン(メペンゾラート)
トランコロンは、腸の過敏な反応を抑えるための薬です。抗コリン薬で、この薬は特に腹痛や下痢の症状が強い患者に対して有効です。長期間の服用が必要な場合が多く、効果が現れるまでには時間がかかります。
服用後に副作用が出ることもあるため、しっかりと医師の指示を守ることが大切です。一回15mgを一日3回内服するのが一般的です。また、服用する時間や回数についても厳格に守る必要があります。日常生活とのバランスも考えながら治療を進めます。



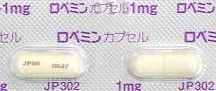
2.5. ロペミン(ロペラミド塩酸塩)
ロペミンは、下痢の症状を迅速に抑えるための薬です。この薬は腸の動きを鈍らせることで、便の水分吸収を促進します。即効性があるため、急な下痢に対しても効果を発揮します。一回1mgを頓用で処方されることが多いでう。
しかし、一方で便秘を引き起こす可能性もあります。そのため、使い過ぎには注意が必要です。また、食中毒などの感染性腸炎においては推奨されていません。長期間の使用は避け、なるべく短期間で効果を確認することが求められます。内服の際には医師の指示通り飲むことが大切です。


2.6. ガスモチン(モサプリドクエン酸塩)
ガスモチンは、胃や腸の運動を活性化する薬です。セロトニン受容体作動薬で、消化管運動を促進させます。1回5mgを一日3回内服するのが一般的です。この薬は胃の内容物をスムーズに腸に送る機能を助け、胃のむかつきや吐き気を緩和する効果があります。
食前に服用することが一般的です。そして、継続的な服用が必要になることもあります。副作用としては、めまいや頭痛が報告されています。このような症状が現れた場合は、医師と相談することが重要です。


2.7. ガスコン(ジメチコン)
ガスコンは、腸内ガスの生成を抑える薬です。特に腹部膨満感やガスによる不快感を軽減する効果があります。この薬は食後に服用することが多く、小さな錠剤なので飲みやすいです。一回40mgを一日3回内服するのが一般的です。
長期にわたって使用することも可能です。そして、腸内のガスを分解しやすくする成分が含まれています。副作用はほとんどありませんが、まれに消化不良が起こる場合があります。そのため、医師と相談しながら使用します。


2.8. 酸化マグネシウム
酸化マグネシウムは、便秘を解消するための薬です。この薬は便を柔らかくし、排便をスムーズにします。便秘型過敏性腸症候群に広く用いられています。1回330mgを一日3回内服するのが一般的です。
服用は就寝前や朝食前が推奨されます。そして、水分を多く摂ることが大切です。副作用としては腹痛や下痢が生じることがあります。それらを避けるために、医師の指示を守ることが重要です。


2.9. リンゼス(リナクロチド)
リンゼスは、便秘型の過敏性腸症候群の治療に用いられる薬です。この薬は腸の水分分泌を増加させ、排便を促進します。効果を実感するには時間がかかることもあります。1日一回0.5mgを食前に服用することが一般的です。また、副作用としては下痢や腹痛が報告されています。これらの症状が出た場合は、速やかに医師の診察を受けることが大切です。定期的なチェックが必要です。


2.10. 桂枝加芍薬湯
桂枝加芍薬湯は、漢方薬の一種であり、混合型の過敏性腸症候群による腹痛や下痢を緩和します。この薬は体のバランスを整える効果があり、自然治癒力を高めます。古くから利用されている信頼性のある薬です。1回2.5gを1日3回食前に内服するのが一般的です。
特に体質が冷えている方に効果的です。服用方法は医師や薬剤師の指示に従うことが重要です。そして、効果を確認しながら用量を調整して使用します。不調を感じた場合は速やかに報告します。



2.11. コレバイン(コレスチミド)
コレバインは、胆汁酸を吸着することで腹痛や下痢を緩和する薬です。通常は脂質異常症の方に使用される薬ですが、胆汁性下痢症の方に効果があります。食後必ず下痢をしてしまう方に効果的です。
一回1000mgを一日3回内服するのが一般的ですが、便秘になりやすいのでその場合は減量をご検討下さい。



4. 過敏性腸症候群の診断と検査
過敏性腸症候群の診断と検査には、まず患者の症状を詳しく聞くことが重要です。医師は腹痛や便通の変化、食習慣などについて尋ね、生活環境やストレスの有無も確認します。次に、身体の状態を詳しく調べるために画像検査や内視鏡検査が行われます。適切な治療方法を見つけるために、これらの情報は不可欠です。

4.1. 大腸カメラなどの検査方法
大腸カメラ検査は、過敏性腸症候群の診断に用いられる一般的な方法のひとつです。まず、検査前日から消化の良い食事を取り、下剤を使って腸内をきれいにします。検査の当日、医師がカメラ付きの細長い管を肛門から挿入し、大腸の内部の詳細な映像を撮影します。一方、超音波検査や血液検査も併用されることがあります。これにより、腸の状態や他の疾患の有無を確認できます。
超音波検査は、体外から腸の様子を観察する方法で、痛みが少ないのが特徴です。血液検査では、炎症の有無や栄養状態を確認します。これらの検査を組み合わせることで、より正確な診断が可能になります。
4.2. 大通り胃腸内科クリニックでの診断プロセス
大通り胃腸内科クリニックでは、過敏性腸症候群の診断に専門的なアプローチを取っています。まず、初診時に患者の詳細なカルテを作成し、症状や生活習慣について詳しく話し合います。その後、必要に応じて大腸カメラ検査や血液検査を実施し、腸内の詳細な状態を確認します。
次に、検査結果を基に、どのような治療方法が最適かを決定します。例えば、食事療法や薬物療法が提案されることがあります。クリニックのスタッフは、患者の不安を取り除くために丁寧に説明し、サポートを行います。最終的には、症状の改善と生活の質の向上を目指して、個別の治療計画を立てていきます。
4.3. 診断にかかる費用
過敏性腸症候群の診断にかかる費用は、受ける検査やクリニックによって異なります。一般的には、初診料やカウンセリング料がかかります。さらに、大腸カメラ検査や超音波検査などの画像診断には追加の費用が発生することが多いです。保険が適用される場合でも、一部自己負担が必要です。
また、血液検査や特別な薬による治療が必要な場合には、さらに費用がかかります。事前に費用を確認し、計画的に進めることが大切です。クリニックの受付で具体的な費用を確認することで、安心して診断を受けることができます。



5. 医師による過敏性腸症候群の治療アプローチ
過敏性腸症候群の治療は、それぞれの患者に合わせた個別のアプローチが求められます。薬物療法、食事指導、およびストレス管理など、多角的な方法が組み合わされます。具体的には、症状を和らげる薬や、低FODMAPダイエット、そして無理のない運動が推奨されます。医師は、これらの方法を組み合わせて、最適な治療計画を作成し、患者のQOLを向上させることが重要です。

5.1. 専門医の役割と重要性
専門医は、過敏性腸症候群の診断と治療において不可欠な存在です。彼らは、詳細な問診や検査を通じて、他の消化器疾患との区別を明確にします。そのため、正確な診断が可能です。そして、最適な治療法を提供できるのです。さらに、患者との信頼関係を築くことで、安心感を与え、治療の効果を高める役割も果たしています。専門医の持つ最新の医学知識と臨床経験が、患者の症状管理や生活の質を大きく向上させます。
5.2. 医師とのコミュニケーション方法
医師とのコミュニケーションを円滑にするためには、いくつかのポイントがあります。まず、症状や疑問点をメモにまとめておくことが有効です。そして、診察の際に医師に伝えると、話がスムーズに進みます。次に、医師の説明をしっかりと理解するためには、疑問点があれば積極的に質問することが大切です。また、日頃の体調変化を記録して医師に報告することで、より適切な治療が受けられるでしょう。さらに、信頼関係を築くためには、率直なコミュニケーションが重要です。


6. ストレス管理と過敏性腸症候群
過敏性腸症候群(IBS)は、主にストレスが原因で引き起こされる症状です。ストレスを管理することは、IBSの症状を軽減するために非常に重要です。ストレス管理の方法やリラクゼーション法を学び、日常生活に取り入れることで、腸の健康を守りましょう。さまざまなストレス管理の実践例について、詳しく説明します。

6.1. ストレスが腸に与える影響
ストレスは腸に直接影響を与えるため、過敏性腸症候群(IBS)の症状が悪化します。例えば、ストレスが高まると、腸の運動が乱れやすくなり、便秘や下痢が発生しやすくなります。
また、ストレスは腸と脳の連携を乱すため、消化不良や腹痛が引き起こされることがあります。特に、ストレスを感じると、腸の感受性が高まり、通常よりも痛みを感じやすくなります。結果として、IBSの症状がさらに悪化するのです。
ストレスが腸に与える影響を理解することで、自分の健康を守ることができます。ですから、日常生活でストレスを軽減する方法を見つけ、実践することが非常に重要です。
6.2. ストレス管理の方法と実践例
ストレス管理の方法はさまざまですが、まずは自分に合った方法を見つけることが重要です。例えば、運動は体と心のストレスを軽減する効果があります。ウォーキングやヨガ、ジョギングなど、好きな運動を取り入れるとよいでしょう。規則正しい生活リズムも、ストレス軽減に役立ちます。
次に、リラクゼーション法も有効です。深呼吸や瞑想を毎日行うことで、心の平安を保つことができます。深呼吸は、簡単にできるストレス解消法で、リラックスしたいときにおすすめです。
さらに、趣味を楽しむこともストレス管理に効果的です。読書や絵を描く、音楽を聴くなど、自分がリフレッシュできる活動を見つけることが大切です。これにより、気分が明るくなり、ストレスを感じにくくなります。



7. 過敏性腸症候群の生活習慣改善法
過敏性腸症候群(IBS)という状態は、腸の働きが過敏になりさまざまな症状を引き起こすことで知られています。生活習慣の改善により、症状が軽減されることが多いです。食事の内容やストレス管理、適度な運動などがキーとなります。本記事では、これらの方法について詳しく説明していきます。

7.1. 生活習慣が症状に与える影響
過敏性腸症候群は生活習慣に大きく影響されます。まず、食事の内容が重要です。消化の良い食材を選び、食事のリズムを整えることが大切です。次に、ストレスは症状を悪化させる要因ですので、リラクゼーション法を取り入れましょう。適度な運動も腸の動きを活性化させるため、有効です。このように生活習慣の変更が症状の管理に役立ちます。
食事には注意が必要です。例えば、脂肪分や刺激物を控えることで消化が楽になります。同時に、繊維質の多い食材を適切に取り入れることで腸の動きをスムーズにすることが可能です。このように食事内容を工夫することは、過敏性腸症候群の管理において非常に重要です。
7.2. 症状緩和のための日常生活の工夫
症状緩和のために日常生活に取り入れるべき工夫はいくつかあります。まず、食事のタイミングと内容を見直すことが重要です。朝食をきちんと摂り、規則正しい食生活を心がけましょう。お腹が空いたら小腹満たしになる軽食を摂ることもすすめます。
また、ストレスを減らすための対策も必要です。マインドフルネスや瞑想を取り入れることで、心をリラックスさせることができます。ストレスが緩和されると、腸の環境が改善されることがあります。さらに、適度な運動も効果的です。ウォーキングやヨガなど、リラクゼーションを伴う運動を日常に取り入れると良いでしょう。
最後に、規則正しい睡眠も大切です。睡眠不足はストレスを増幅させ、腸の調子を悪化させます。寝る前にはリラックスできる環境を整え、良質な睡眠を確保しましょう。これらの日常生活の工夫を取り入れることで、症状の緩和に繋がります。
7.3. 長期的な管理方法で症状を防ぐ
長期的に過敏性腸症候群の症状を防ぐためには、持続的な管理が必要です。まずは、定期的な健康チェックです。専門医による診察を受けることで、症状の進行を早期に察知し対応することができます。
また、生活習慣を継続的に見直すことも重要です。食事内容やストレス管理、運動のバランスを見直し、必要に応じて修正していきます。これにより、腸の環境を良好に保つことができます。また、一度に大きな変化を加えるのではなく、少しずつ改善を積み重ねる姿勢が重要です。
最後に、自己管理の意識を持つことが必要です。自分の体調を理解し、無理をせずバランスの取れた生活を送ることが症状管理に繋がります。以上の長期的な管理方法を実践することで、過敏性腸症候群の症状を効果的に防ぐことが可能になります。

札幌で大腸の事が気になる方は大通り胃腸内科クリニックがおすすめです!