2024年4月13日

『大腸ポリープを放置すると癌になるので早めに切除した方がいいです。』

そんな話を聞いたことがあると思います。

では実際、どのようにしてポリープが大腸がんへと進行するのか、そのメカニズムや予防策を詳しく説明していきます。

目次
1. 大腸ポリープとはどのようなものか
大腸ポリープは、大腸の内側にできる小さな突起物で、ほとんどの場合は良性です。しかし、時にはがんへと進行することがあるため、適切な診断と管理が必要です。実際、大腸がんを発生させる要因として、大腸ポリープが注目されています。大腸の粘膜層から成長するポリープは、サイズが5ミリメートル未満の小さなものから、大きいものでは数センチメートルに及ぶこともあります。それらが大腸がんへと変化するプロセスは、一般に何年にもわたってじわじわと進行し、初期段階では自覚症状も少ないため見過ごされがちです。ですから、定期的なスクリーニングが重要であり、特に40歳以上の中高年層においては、大腸がん予防の観点からポリープの早期発見に努めるべきでしょう。

1.1. ポリープの種類と特徴
ポリープにはいくつかの種類が存在し、それぞれに特徴があります。代表的なポリープには、腺腫性ポリープ・過形成性ポリープがあります。腺腫性ポリープは大腸がんへの悪性転化の可能性が比較的高いとされるタイプで、大腸内視鏡検査によって発見された場合、ポリペクトミーと呼ばれる手術で切除されることが多いです。一方、過形成性ポリープは良性でがん化する可能性は低いとされていますがサイズが大きいポリープ、形状が不規則なポリープなどは、がん化のリスクが高くなる傾向にあります。そのため、これらのタイプのポリープを持つ人は、定期的な大腸内視鏡検査を通じて経過観察する必要があり、発見された際には専門医と相談し適切な治療計画を立てることが求められます。

1.2. どうしてポリープは大腸で発生するのか
ポリープが大腸で発生する理由には、遺伝的要因や環境要因が関与していると言われています。遺伝的要因としては、家族内で多発性ポリープや大腸がんの既往歴がある場合、ポリポーシスと呼ばれる病態を引き起こす遺伝子変異を持つ可能性があります。また、環境要因としては、高カロリーで脂質の多い食生活、食物繊維の不足、運動不足、肥満、喫煙、そして過度のアルコール摂取などが挙げられます。これらのライフスタイルは、大腸の粘膜に慢性的な炎症を引き起こす要因となり、最終的にポリープの発生に繋がると考えられています。したがって、健康的な生活習慣を心がけることは、大腸ポリープの発生を抑制するためにも非常に重要であるとされています。
1.3. ポリープから癌への悪性転化プロセス
ポリープが癌へと進行する過程は、いくつかの段階を経て行われます。一般的な悪性転化のプロセスでは、初期には腺腫性ポリープが形成され、次第に大きくなります。この段階では細胞の形はほぼ正常であり、がん化する兆候は少ないです。しかし、ポリープの細胞が増殖を続け、遺伝子に異常が発生すると、段々と細胞の形態や構造が不規則となり、最終的にはがん細胞へと変化していきます。この変化のプロセスには、さまざまな遺伝子変異が関与し、それらが積み重なることでがん化に至ると考えられます。また、ポリープのサイズ、ポリープの数、家族歴などが悪性転化のリスクを高める要因と言われています。ですから、定期的な検査により早期にポリープを発見し、必要であれば切除することが、これを予防するための重要な戦略となります。


2. 大腸がんへの癌化リスクを知る
大腸がんは世界中で多く発症していますが、その原因となる大腸ポリープについて理解しておくことは非常に重要です。大腸ポリープが存在するだけで必ずしも癌になるわけではありませんが、いくつかの種類のポリープは経過とともに癌化する可能性があるのです。この癌化のリスクを把握し、適切なスクリーニングや治療を行うことで、大腸がんを防ぐことが可能になります。大腸ポリープから大腸がんへの進行は多くの要因に左右されるため、リスクを減らすための知識を得ることが肝心なのです。

2.1. 大腸ポリープが癌化するプロセス
大腸ポリープが癌化するプロセスは複雑ですが、その多くは腺腫性ポリープによるものとされています。このタイプのポリープは、不正な細胞の増殖に起因し、腸壁に突出します。時間をかけてこれらの細胞は遺伝的な変異を起こすことがあり、この変異が積み重なることで癌細胞へと変化していくのです。癌化への道筋は「adenoma-carcinoma sequence」として知られており、不正な細胞の増殖→遺伝的変異→癌細胞の形成という段階を踏んでいきます。しかし、全てのアデノーマ性ポリープが必ず癌化するわけではなく、サイズや形状、組織のタイプなどによってリスクが異なります。そのため、定期的な検査は重要で、ポリープを早期に発見し、必要に応じて除去することが推奨されているのです。
2.2. 癌前病変としてのポリープ
ポリープは癌前病変として知られています。癌前病変とは、がんへと進行する可能性がある状態を指し、大腸ポリープの中では特に腺腫性ポリープはその代表例に挙げられます。このポリープが大きくなると、表面の細胞が異常をきたすことがあります。この段階を「異形成」と呼び、これが高度になると癌化のリスクが高まります。そのため、異形成の程度やポリープの大きさ、数などにより医師はがんへの将来的なリスクを判断し、適切な対策を講じることになります。さらに、炎症性腸疾患の患者や家族歴のある人は、大腸ポリープが癌前病変となる確率が高いため、これらの患者には定期的な内視鏡検査が強く推奨されているのです。
2.3. 大腸がん発症のリスクファクター
大腸がん発症には多くのリスクファクターが関与していますが、その中でも特に重要なリスクファクターとしては、遺伝的素因、生活習慣、年齢などが挙げられます。遺伝的な要因としては、特定の遺伝的症候群がポリープ発生のリスクを高めますが、それ以外にも家族内で大腸がんの既往がある場合もリスクが高まります。生活習慣では、高脂肪・低繊維食や運動不足、肥満、過度のアルコール消費、喫煙などがリスクを増加させることが知られています。年齢によるリスクの増加は避けられない要素ですが、定期的なスクリーニングや生活習慣の改善によってリスクを管理することが可能です。

3. 内視鏡検査ってどんなもの?
内視鏡検査は、体の内部を詳細に調べる医療技術の一つです。特に、大腸ポリープを早期に発見し、大腸がんという重大な病気の発症を予防するために非常に重要な検査となります。この検査は、患者さんの体内に細長い管を入れ、その先端についている小さなカメラを通じて直接大腸の内部を観察します。痛みを抑えるためには、鎮静剤が用いられることもありますし、麻酔を施すこともあります。検査によっては、ポリープの切除も行えるため、診断だけでなく治療の役割も担っているのです。

3.1. 内視鏡検査の概要と流れ
内視鏡検査を受ける際の流れには、いくつかのステップがあります。まず最初に、患者さんは日常の食事制限や下剤を使用して大腸の中をきれいにします。これが終わると、病院やクリニックで実際に内視鏡検査が行われます。内視鏡は肛門から大腸に挿入され、カメラが結腸の各部分を詳細に映し出します。見つかったポリープなどの異常はその場で取り除くことも可能です。検査の所要時間は、条件によって異なりますが、一般的には30分から1時間程度です。検査後には安静を保ち、体調を回復させるケアが必要となります。
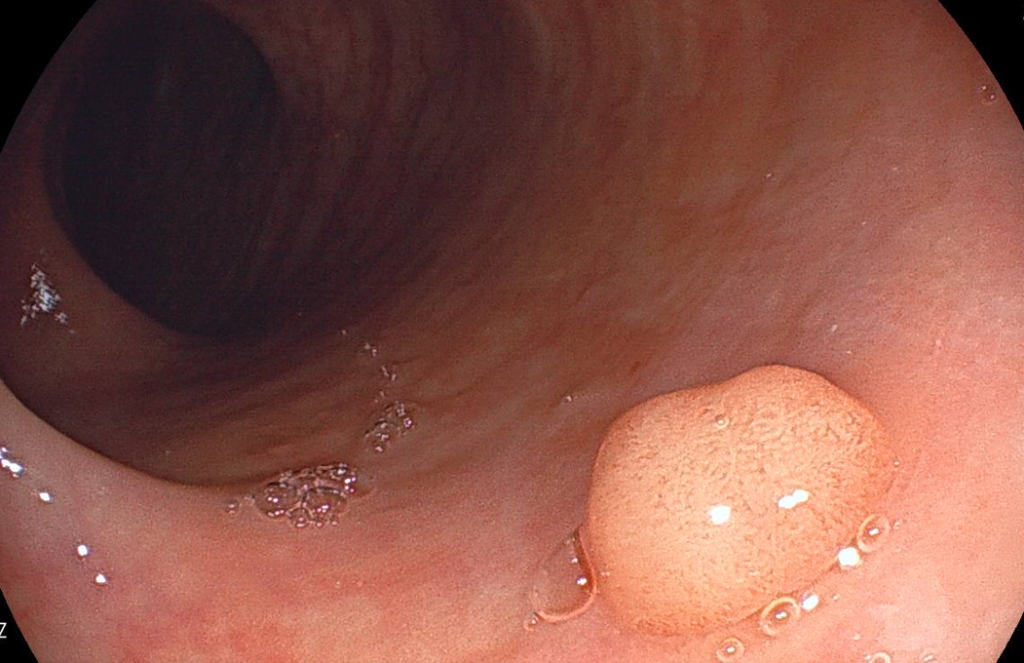
3.2. 大腸カメラを利用したポリープの発見
大腸カメラを使用した内視鏡検査によって、ポリープを見つけることができます。特に、この検査では、微小なポリープでも発見しやすいという利点があります。異常を見つけた場合、内視鏡を通じて小さな器具を使い、ポリープを切除するバイオプシーの過程を行うことができます。この時に取得した組織は病理検査に送られ、良性か悪性か、または悪性になるリスクがあるかを詳しく分析します。
3.3. 内視鏡検査による大腸がん予防の重要性
内視鏡検査は、大腸ポリープを見つけ出し、それらが大腸がんへと悪化するのを防ぐために非常に大切な検査です。大腸がんは、ポリープから発展することが多いため、早期に発見し、適切な処置を行うことで発症の予防につながります。検査により発見されたポリープを早めに取り除くことにより、がんへの進行を防ぐことができるからです。また、定期的に検査を受けることで、再発のリスクも低減でき、大腸の健康を維持するのに役立ちます。

4. スクリーニングの役割とは
大腸がんは、初期状態では自覚症状がほとんどないことが多いです。このため、定期的なスクリーニングが非常に重要な役割を果たしているのです。スクリーニングにより、大腸ポリープや初期の大腸がんを発見し、早期治療へと結びつけることができるからです。また、スクリーニングは大腸がん発症のリスクを持つ個人を特定し、適切な治療や生活習慣の改善アドバイスを提供するチャンスを与えるものでもあります。定期的なスクリーニングは、個人の大腸健康状態を把握し、癌への進行を未然に防ぐ意味でも大変重要な手段となります。

4.1. 早期発見のためのスクリーニングプログラム
早期発見を目的としたスクリーニングプログラムは、大腸がんの発症率や死亡率を減少させる重要な戦略です。多くの場合、一定の年齢に達したり、癌のリスクファクターを持つ個人に対して、定期的に便潜血試験や大腸内視鏡検査が推奨されます。これらの検査方法は、大腸ポリープや疾患の有無をチェックし、もしポリープが見つかった場合には、すぐにポリペクトミー(ポリープ切除手術)を実施することが可能です。スクリーニングプログラムを利用することで、大腸がんを初期段階で発見し、治療の成功率を高めると同時に、疾患の進行を抑えることが期待されます。
4.2. 推奨されるスクリーニングの頻度
大腸がんスクリーニングの頻度は、個人の年齢や健康状態、家族歴といった複数の要因によって異なってきます。一般的には、高齢者や大腸がんの家族歴がある人、遺伝的リスクが高い人に対するスクリーニングの頻度が高くなる傾向があります。例えば、50歳を超えた場合は少なくとも毎年便潜血試験が推奨され、癌の家族歴があるなどの高リスクな場合はより頻繁に内視鏡検査が行われるでしょう。大切なのは、個々のリスクプロファイルに基づいて、適切なタイミングでスクリーニングを受けることです。
4.3. スクリーニングで見つかる他の大腸疾患
スクリーニングでは、大腸がんだけでなく他の大腸疾患も同時に発見することができます。例えば、大腸炎や潰瘍性大腸炎、クローン病といった炎症性腸疾患や、大腸の機能障害を示す過敏性腸症候群も、スクリーニングを通じて発見されることがあるのです。これらの疾患は大腸がんとは異なりますが、慢性の腹痛や便通異常などの影響を及ぼし、日常生活に支障をきたす場合があります。スクリーニングを受けることで、これらの疾患の早期発見・早期治療に繋がり、より快適な生活を送るための重要なステップとなるでしょう。

5. 大腸ポリープのポリペクトミー手術
ポリペクトミーとは、大腸内視鏡を用いてポリープを切除する治療法です。この手術は、大腸ポリープががんに悪変する前に除去することで、がん化のリスクを抑える効果が期待されます。ポリープの大きさや形状、位置などに応じて手術の方法は異なります。専門の医師が慎重に行い、感染のリスクを最小限に抑えるための術後の管理も重要なポイントとなります。

5.1. ポリペクトミーの方法と安全性
ポリペクトミー手術には、ループ状のワイヤーを使ってポリープを根元から切り取る「スネアポリペクトミー」や、電気メスを用いる「内視鏡的粘膜切除術(EMR)」などいくつかの方法があります。これらの手術は高度な技術を要しますが、経験豊富な医師によって安全に行われています。手術に際しては、出血や穿孔といった合併症のリスクがあるため、的確な診断と手術前の検査が非常に重要です。手術後は、痛みや腫れを最小限に抑えるための注意が必要ですが、一般的には比較的安全な手術とされています。
5.2. 術後のフォローアップと再検査
ポリペクトミー手術後のフォローアップは、手術の成功と患者さんの健康維持のために非常に重要です。手術後は一時的な軽度の出血や不快感が生じることがありますが、これらは通常は自然に治ることが多いです。しかし、重度の出血や痛み、発熱などが起こった場合には、速やかに医師に相談する必要があります。また、再発防止のためには定期的な内視鏡検査が推奨されています。再検査によって新たなポリープの早期発見と切除が行われ、大腸がんへの進行を予防していきます。
5.3. ポリペクトミーが予防に繋がる理由
大腸ポリープのポリペクトミーが大腸がんの予防に繋がる主な理由は、ポリープを発見して早期に除去することでがんへの進行を防ぐことが出来るからです。大腸がんの多くはポリープから発生すると考えられており、それらを取り除くことによって、がん化するリスクを著しく低下させることができるとされています。定期的なスクリーニングによる発見率の向上とポリペクトミーによる早期治療は、大腸がんによる死亡率を下げる有効な方法となります。

6. 遺伝が大腸ポリープに与える影響
大腸ポリープの発生には、生活習慣だけでなく遺伝という側面も大きく関わっています。特に一部の大腸ポリープは遺伝傾向を持っており、そのリスクは家族歴によって明らかになります。これらの遺伝的因子により、大腸ポリープが生成される確率は同じ環境にいてもはっきりと差がつくのです。したがって、遺伝的な背景は大腸ポリープの予防や早期発見において非常に重要な情報となりますし、定期的なスクリーニングの指針にも大きな影響を及ぼすことになります。

6.1. 家族歴と大腸がんリスク
家族歴が大腸がんのリスクを高めることは科学的にも明らかです。特に親や兄弟姉妹に大腸ポリープや大腸がんの既往がある場合、自らも同様のリスクを抱えている可能性が高いとされます。家族内で大腸がんの発症が複数見られる場合、遺伝的因子の関与が疑われることがあります。こうした家族歴がある人々は、一般的なスクリーニングよりも早い年齢で検査を開始し、頻繁に検査を受ける必要があるでしょう。
6.2. 遺伝的なポリープ症候群の種類
遺伝的に関与する大腸ポリープには、いくつかの症候群が存在します。その中でも代表的なのは家族性腺腫症やリンチ症候群(遺伝性非ポリポーシス大腸がん:HNPCC)であり、これらはそれぞれ異なる遺伝子の変異が原因となっています。家族性腺腫症では多くのポリープが大腸内に発生しやすく、若年での大腸がん発症リスクが高いとされています。一方、リンチ症候群ではポリープの数はそれほど多くないものの、大腸がんへと進行する確率が一般人口に比べて著しく高いです。これら症候群の存在を知ることは、自己と家族の健康を守る上で非常に重要です。
6.3. 遺伝性リスクとスクリーニングガイドライン
遺伝的背景をもつ個人は、標準的なガイドラインとは異なるスクリーニング計画を立てる必要があります。たとえば、家族性腺腫症の場合、10代から20代の若い年齢でスクリーニングを開始し、1-2年毎に定期的な検査を行うことが一般的です。同様に、リンチ症候群に関しても、家族内の発症年齢を参照して早い段階で検査を開始することが推奨されます。これらの特別なガイドラインに従ってスクリーニングを進めることで、大腸がんの早期発見および予防に結びつけることができるでしょう。

7. 生活習慣が大腸ポリープに与える影響
大腸ポリープの発生は生活習慣と密接に関連しており、不摂生が原因でリスクが高まることが知られています。食生活はもちろん、運動習慣、また喫煙やアルコール摂取といった行動によって、大腸の健康は日々影響を受けています。生活を見直すことで、ポリープの発生リスクを減らすことが可能であり、これらの因子を管理することは大腸がんを防ぐ上でも極めて重要なのです。

7.1. 食生活がポリープの発生に及ぼす影響
高脂肪・高カロリーな食事や赤身肉の多い食生活は、大腸ポリープを発生させるリスクを増大させると言われています。一方で、食物繊維を多く含む野菜や果物、全粒穀物を多く摂ることは方法への足しになるでしょう。抗酸化物質の豊富な食品を摂取することで体内の酸化ストレスを減らし、ポリープの発生を抑えることができると考えられています。このように、健康に良いとされる食習慣を取り入れることは大腸ポリープのリスクを減少させる傾向にあるのです。
7.2. 運動と体重管理が大腸健康に及ぼす利点
定期的な運動は大腸ポリープを含む多くの健康問題を予防するのに貢献しています。運動をすることで体の代謝機能が向上し、体重管理にも繋がるため、大腸がんリスクを下げる効果が期待できます。適度な体重と活動的な生活は、ポリープ発生の確率を減らすだけでなく、大腸の機能を高め、整腸作用や免疫力強化にも有効です。規則的に運動を行って適正な体重を維持することで、大腸の健康を保ち、ひいては大腸がんのリスクを減らすことに繋がります。
7.3. 喫煙とアルコール摂取のリスク
喫煙や過度のアルコール摂取は、大腸ポリープのリスクを高めるとされています。タバコに含まれる有害物質は大腸の粘膜を刺激し、ポリープの形成を促すことが懸念されています。また、アルコールの過剰摂取も同様に大腸の粘膜に負担をかけ、慢性的な炎症を招く原因になると考えられています。これらの習慣を控えることは、大腸健康を守るために重要な行動変容であり、大腸がんを含むさまざまな疾患から身体を護る手段となります。


8. 大腸ポリープから大腸がんへの予防策
大腸ポリープが癌になるリスクを把握することは、癌化予防にとても大切です。私たちの日々の生活習慣や食生活、定期的な健康診断の有無などが、このリスクを左右する重要なファクターとなります。大腸がんを予防するためには、ポリープが悪性転化する前に的確な行動を取ることが求められます。ポリープの早期発見と除去、生活習慣の改善はもちろん、新しい予防方法を取り入れることも大切です。ここでは、日常生活でできる予防策、定期検診の利点、そして最新の研究に基づいた予防策について解説していきます。

8.1. 日常生活で取り組む予防のアプローチ
大腸がん予防には、健康的な食生活や適度な運動が重要であると広く認識されています。食物繊維が豊富な食事は大腸の動きを活発にし、宿便を減らすことで、ポリープやがんのリスクを低下させます。また、遺伝的な要素も大腸ポリープの発生に関与していることが分かっていますが、日々の選択で予防を強化する余地はあるのです。飲酒や喫煙は避け、定期的なスクリーニングを組み込むことで、自らのリスクを低減することが可能です。加工肉製品の摂取を控えることも有効だとされています。日常生活での小さな積み重ねが、ポリープから大腸癌への転化を防ぐカギとなるでしょう。
8.2. 定期的な健康診断の重要性
大腸がんは早期発見が治療の成否を大きく左右します。そのため、定期的な健康診断は非常に重要です。特に、内視鏡検査によるポリープの発見と早期除去は大腸がん予防に最も効果的な方法の一つでしょう。多くの医療機関では、50歳を過ぎたら定期的な大腸がんスクリーニングを受けることを推奨しています。しかし、家族歴や遺伝的リスクを持つ場合など、早めのスクリーニングを検討する必要があるでしょう。
8.3. 新しい予防研究と進歩
大腸がん予防研究は日々進化しており、新しい知見が発見されています。遺伝的要素や免疫系の機能が大腸がんのリスクと深く関わっていることが明らかになってきており、これらを考慮した新しい予防法が開発されています。例えば、特定の遺伝子変異を持つ個人に対して、早期のスクリーニングや特別な予防策を提案するパーソナライズドメディスンが注目されています。今後も予防医学の分野は発展を続け、私たちの健康を守る新たな手段が提供されるでしょう。

札幌で大腸癌が心配な方は大通り胃腸内科クリニックでの大腸カメラをご検討ください!










