2024年5月30日

下痢が止まらずお悩みのあなた、放置してはいけません。慢性下痢は、あなたの体からの危険信号かもしれません。大通り胃腸内科クリニックでは、大腸カメラ検査による早期発見と積極的治療を推奨しています。この記事では、大腸カメラの必要性と、その効果について解説します。安心してクリニックを訪れるための準備から検査後のフォローアップまで、詳しくご案内します。

目次
1. 慢性下痢が続くという危険信号
下痢がちょっとした体調不良で終わることもありますが、慢性化すると体にとって大きな危険信号です。下痢が長引く場合は、隠れた病気の可能性も考えられます。例えば、大腸がん、炎症性腸疾患、感染性腸炎など、様々な疾患が原因で起こることがあります。ひどい時には水分や栄養の吸収がうまくいかず、脱水や栄養不良を招くこともあるのです。ましてや、「下痢が止まらない」という体験は、日常生活においても大きな支障をきたすことでしょう。そのため、普段から自分の体の変化に気を配り、異変を感じたら適切な時期に専門医の診断を受けることが大切です。

1.1. 下痢を引き起こす一般的な原因
下痢には多くの原因があり、食あたりや感染症がその一例です。また、ストレスや疲れからくる一過性のものもあります。但し、いくつかの病気は特に注意が必要です。たとえば、炎症を引き起こす疾患や慢性的な便秘の後に起こる逆流性の下痢、さらに薬の副作用による場合もあるのです。また、食品の不耐性やアレルギーによって起こることもあります。食事が原因である場合、乳糖不耐症やグルテンに敏感な小麦不耐症が原因で下痢を引き起こすことが知られています。体の警告を見逃さず、原因に応じた適切な対処が求められます。深刻な病気が隠れている場合もあるため、自己判断せずに専門医に相談することが大切です。
1.2. いつクリニックを訪れるべきか
下痢が数日以上続いたり、血便が見られる場合は速やかにクリニックを訪れるべきです。この他にも、激しい腹痛、発熱、体重減少などの症状が伴うことがあり、これらはただの一過性の下痢ではない可能性が高いです。また、頻繁にトイレに行くことで日常生活に支障をきたしている場合も、専門医の診断が必要です。水分を多く失ってしまうため脱水症状に注意し、持続する場合は病院での迅速な治療が求められます。予防接種を受けていない病気や、海外旅行から帰国後の症状の場合も注意が必要です。早期発見、早期治療に結びつけるためにも、自分の体からのサインを見逃さずにきちんと対応していくことが重要です。
1.3. 大通り胃腸内科クリニックでの相談方法
当クリニックでは、下痢を含む様々な胃腸疾患に対応しています。ご相談をお考えの際は、まずはお電話やウェブサイトより予約を取ることをおすすめします。症状の悪化を防ぐため、可能な限り迅速に対応することを心掛けています。初診の際には、症状の詳細や食生活、生活習慣、過去の病歴をお伺いします。必要に応じて大腸カメラ検査を始めとする各種診断を行い、お一人お一人の状態に合わせた治療プランをご提案します。わからないことがあれば遠慮なく質問してください。当クリニックは、患者様が安心して治療を受けられるようサポートします。


2. 大通り胃腸内科による大腸カメラ検査の流れ
下痢が止まらないという症状は、単に一時的な消化不良からくるものではなく、大腸がんをはじめとする重大な疾患が原因である可能性があります。そのため、大通り胃腸内科では、精密な大腸カメラ検査を通じて、病気の早期発見を目指しています。検査の流れを知っておくことは、不安を解消し、スムーズな検査を助けることにつながります。

2.1. 事前の準備と検査プロセス
大腸カメラ検査を受けるにあたっては、事前準備が非常に大切です。検査数日前から食事制限を始め、前日夜からは絶食し、下剤を用いて大腸内を清潔にすることが求められます。また、検査を受ける際には、患者さんの服装や所持品にも注意が必要で、リラックスできるゆったりとした服装で臨むことが望ましいでしょう。クリニックでは、まず詳細な問診を行った後、ベッドに横になってもらい、鎮静剤(麻酔薬)を投与します。これにより、患者さんはリラックス状態で検査を受けることができます。その後、専門の医師が大腸内視鏡を用いて大腸を詳しく観察し、異常が見つかった場合は、その場でポリープ切除や組織生検を行います。
2.2. 検査中の不安を軽減するポイント
検査中は不安を感じることが多いですが、大通り胃腸内科では患者さんの心理的負担を軽減するためにいくつかの工夫をしています。鎮静剤の使用はもちろん、院内の落ち着いた雰囲気や親切なスタッフの対応、分かりやすい説明も重要です。特に、検査中の呼吸法やリラクゼーションの指導を通じて、心地良く検査を受けられるようサポートします。不安を感じたら、いつでもスタッフに相談することができる体制を整えていますので、患者さんは安心して検査を受けることができるのです。
2.3. 検査後のフォローアップとアドバイス
大腸カメラ検査後は、検査結果に基づいた適切なフォローアップが行われます。もし異常が見つかった場合、さらなる検査や治療が必要になることがあります。その際、医師は詳細な説明とともに今後の治療方針について患者さんに相談します。異常が見つからなかった場合でも、生活習慣の見直しや定期的な検査を推奨することがあります。また、検査を受けたことで生じる可能性のある一時的な症状や、注意すべき点についても丁寧な指導があるので、安心して日常生活に戻ることができます。


3. 悪性腫瘍の早期発見と積極的治療
下痢が止まらない場合、大腸がんという悪性腫瘍が隠れている可能性を考慮する必要があります。大腸がんは初期段階であれば、直腸内視鏡検査(大腸カメラ)を通じて早期に発見することができます。そのためにも、このような症状が見られた場合には、直ちに専門医の診察を受けることが推奨されています。早期発見がなされれば、積極的な治療によって生存率は格段に向上します。そして、治療法の選択肢も多様にありますので、医師と相談しながら最適な治療計画を立てることが重要となります。

3.1. 大腸がんとそのリスク要因
大腸がんのリスク要因はさまざまありますが、主に生活習慣が深く関連しています。高脂肪・低繊維の食事、運動不足、肥満、遺伝的要素などが重要なリスク要因となっています。さらに、慢性的な炎症を持つ炎症性腸疾患の患者や、過去にポリープの摘出歴がある人も、高いリスクを持っていると言われています。定期的な大腸内視鏡検査(大腸カメラ)でポリープの発見・除去を行うことは、大腸がん予防において非常に重要です。早期段階でのポリープ摘出は、大腸がんの予防につながるため、年齢やリスク要因に応じて計画的なスクリーニングが奨励されています。
3.2. 悪性腫瘍の早期発見の重要性
悪性腫瘍、とりわけ大腸がんの早期発見は治療成績を劇的に向上させる鍵となります。早期の大腸がんは無症状の場合が多く、自覚症状がないうちに進行してしまうこともあります。したがって、スクリーニング検査としての大腸内視鏡検査(大腸カメラ)は非常に有効です。検査では、小さなポリープから大腸がんまで様々な異常を検出することが可能であり、場合によっては即時にポリープの除去も行えます。大腸カメラによるスクリーニングは、早期発見のみならず、予防医療としても価値が高いと言えるでしょう。
3.3. 積極的治療による生存率の向上
大腸がんが早期に発見された場合、積極的な治療によって生存率は大きく向上します。初期の大腸がんであれば内視鏡的治療のみで治癒する可能性が高く、身体への負担も少なくて済みます。進行がんであっても、手術、化学療法、放射線療法などの組み合わせによる治療が行われ、それぞれの患者さんの条件に応じた最良の治療法が選択されます。このように、積極的に治療を行うことで、がんの進行を抑え、より長く生命を保つことができるようになります。専門医との密なコミュニケーションを保ちながら、早期発見および治療を心がけることが、大腸がん患者さんのQOL(生活の質)向上にも繋がると言えるでしょう。


4. 炎症性腸疾患(IBD)とその管理
下痢が長期間続く場合、炎症性腸疾患(IBD)の可能性があります。IBDの主なタイプには、クローン病と潰瘍性大腸炎がありますが、どちらも管理が欠かせません。今回の記事では、IBDの管理方法について、食事療法や薬物療法、新しい治療法に焦点を当てて、具体的な情報をお伝えしていきます。慢性的な下痢に悩まされている方々にとって、この情報が日常生活の質を改善する手助けとなるでしょう。

4.1. クローン病と潰瘍性大腸炎の違い
ねんけつべんクローン病と潰瘍性大腸炎は共に炎症性腸疾患(IBD)に分類されますが、発症する場所や症状の特性が異なります。クローン病は、口から肛門までのどの部分にも炎症を起こす可能性があり、腸壁全層にわたって炎症が生じます。対して、潰瘍性大腸炎は大腸の内側のみを発症場所とし、炎症は表層的です。症状としては、クローン病ではしばしば腹痛や体重減少が見られますが、潰瘍性大腸炎では粘血便が特徴的です。これらの差異を理解することは、適切な診断と治症法の選択にとって非常に重要です。
4.2. 適切な食事と生活習慣の管理
炎症性腸疾患(IBD)の管理において食事は重要な役割を果たします。発症を抑えるためには、消化が良くて栄養価の高い食事を心がけることが勧められます。しかし、IBD患者によって反応する食品は異なるため、個々に適した食事の改善が必要です。また、定期的な運動はストレスの軽減につながり、炎症の落ち着きに役立ちます。良質な睡眠を取ることも疾患のコントロールには不可欠です。
4.3. 炎症性腸疾患の薬物療法と新しい治療法
薬物療法は炎症性腸疾患(IBD)の管理の基本であり、様々な種類の薬が使用されます。抗炎症薬、ステロイド、免疫調整剤などが代表的な治療薬ですが、患者の状態や症状に応じて最適な薬剤が選ばれます。最近では、生物学的製剤と呼ばれる新しいタイプの治療薬が登場しており、これらは腸の炎症反応に直接働きかけることで、症状の改善を目指します。薬物療法に加えて、体に優しい食事やストレスマネジメントも併用することで、症猿のコントロールがより効果的になるでしょう。

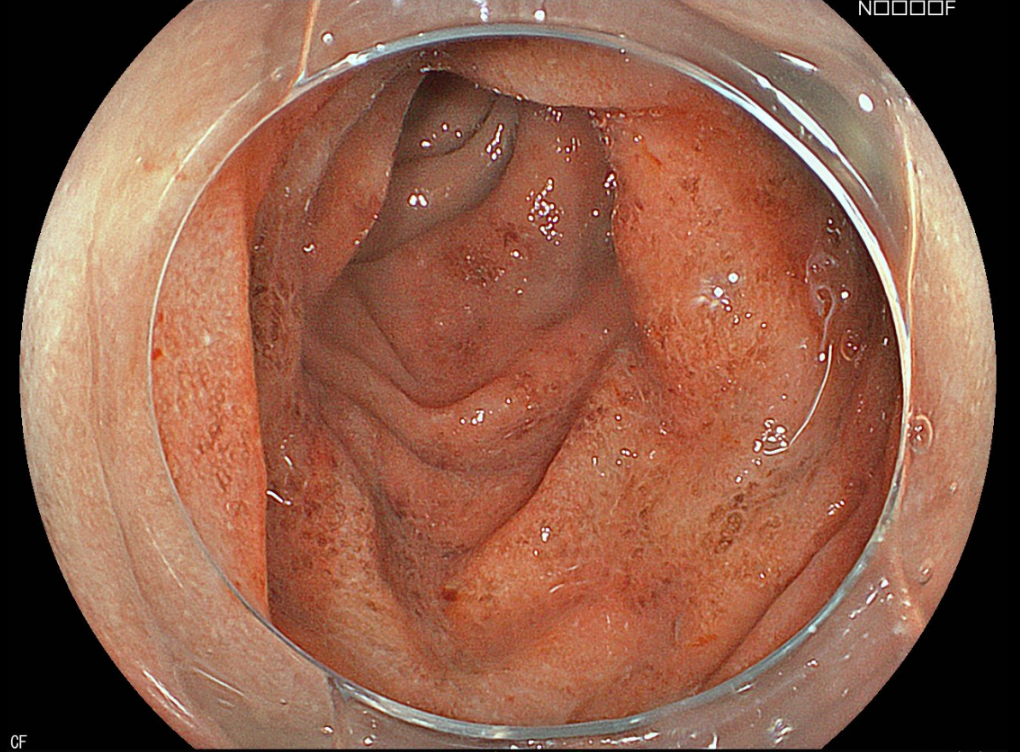
5. 消化器科専門医によるストレスと下痢の関係
多くの人が経験するストレスですが、その影響は心理的なものだけにとどまらず、身体的な不調としても表れることがあります。特に消化器系における症状は、ストレスによってその頻度や重さが変わることもしばしばです。中でも下痢は、ストレスが原因で生じる消化器症状の中でも比較的よく見られる現象です。そういった身体的なサインを適切に理解し、対処することが大切になるわけですが、しばしば見過ごされがちです。

5.1. ストレスが消化器症状に与える影響
ストレスが消化器症状に与える影響については、様々な研究が行われています。ストレスは交感神経と副交感神経のバランスを崩し、胃腸の動きを不規則にすることが考えられています。特に下痢は、ストレスによって腸の蠕動運動が活発になったり、腸内環境が乱れたりすることで発生する場合があります。また、ストレスホルモンの一つであるコルチゾールが過剰に分泌されることで消化器系の機能に悪影響を及ぼすことも知られています。消化器科専門医は、これらの症状に対して、患者の生活習慣やストレスレベルを細かくヒアリングし、適切なアドバイスを提供していきます。
5.2. ストレス軽減のための生活習慣の改善
ストレスを軽減し、消化器の健康を保つためには、日常の生活習慣の見直しが非常に重要です。過度なアルコール摂取や喫煙は消化器系に負担をかけるため、これらの習慣を控えることが大切です。また、バランスの取れた食事を心がけ、食物繊維を豊富に取り入れ、規則正しい食生活を送ることが重要です。加えて、十分な睡眠時間を確保し、適度な運動をすることで、ストレス耐性を高めることができます。
5.3. 消化器科専門医のストレス管理法
プロの視点から見たストレス管理法として、消化器科専門医は患者に対する精神的なサポートも重要視します。カウンセリングによってストレスの根源を特定し、リラクゼーション技法や深呼吸などを通じて心の平穏を取り戻す方法を指導していきます。さらに、必要に応じて抗不安薬や抗うつ薬などの処方を行うこともありますが、消化器科専門医は薬物療法よりも、生活習慣の改善に重点を置くことが多いです。


6. 下痢の予防方法と生活習慣の改善
下痢は誰もが経験する非常に一般的な症状ですが、何度も繰り返すと体に大きな負担をかけることがあります。そこで大切なのが、日々の生活習慣を見直し、下痢の予防に取り組むことです。具体的には、食生活の見直し、適切な水分補給、運動の習慣化、ストレスの管理などが挙げられます。また、プロバイオティクスを積極的に取り入れることで、腸内フローラのバランスを整え、下痢予防に役立つでしょう。健康な生活習慣を心がけることで、下痢を未然に防ぎ、より良い身体状態を保つことにつながります。

6.1. 適切な水分補給と食生活のバランス
下痢の症状が見られる場合、身体は水分と電解質を失いがちです。このバランスの崩れが、さらなる健康問題へと繋がる可能性があるため、こまめな水分補給が非常に重要です。水以外にも、お茶やスポーツドリンクなど、電解質を含む飲料の摂取も効果的でしょう。その他、食生活においては、油っこい食べ物や刺激の強い食品は避け、バランスのとれた食事を心掛けることが大切です。特に、食物繊維は腸の動きを促す重要な要素であり、適量を日常的に摂取することが推奨されます。また、消化の良いやわらかい食物を選ぶことで、消化器系への負担を減らし、下痢の予防に繋がります。
6.2. 体を動かし健康を維持する運動の重要性
適度な運動は、全身の血流を良くするだけではなく、消化器系の機能を向上させる効果もあります。特に、定期的な有酸素運動は、腸のぜん動運動を促進し、便秘だけでなく下痢の予防にも役立つとされています。運動をすることで腸内環境が改善され、免疫力の向上が期待できるため、日常生活にウォーキングやジョギングといった軽い運動を取り入れると良いでしょう。ただし、下痢が重いときや体調がすぐれない時は、無理をせず体を休めることも大切です。
6.3. 予防的アプローチとしてのプロバイオティクスの役割
プロバイオティクスは、善玉菌として知られ、腸内環境を整えるのに役立つ生菌のことを指します。これらはヨーグルトや発酵食品、サプリメントなどに含まれており、腸内フローラ(腸内細菌群)のバランスを保つのに重要な役割を果たしています。善玉菌を増やすことによって、悪玉菌の活動を抑制し、腸内の免疫機能も強化されるため、下痢の予防に効果的です。定期的にプロバイオティクスを摂取することで、腸の健康を維持しやすくなるので、日々の食生活に取り入れていくことがおすすめです。


7. 大腸内視鏡(大腸カメラ)の安全性と効果
慢性的な下痢が続く場合、大腸カメラ検査の必要性が高まります。まず治療の前に、その安全性と効果をしっかりと理解することが大切です。大腸内視鏡検査は、大腸の内部を直接見ることで、病変の早期発見に大きく寄与します。しかし、検査自体にはリスクがないわけではありません。ここでは、その安全対策と、検査によって期待できる効果について、詳しくご説明していきます。

7.1. 大腸カメラ検査のリスクと安全対策
大腸カメラ検査は、非常に有用な診断ツールですが、いくつかのリスクが伴います。例えば、検査による大腸の穿孔(せんこう)や出血などです。検査に伴う大きな合併症のリスクは0.1%未満で殆どおきませんが、これらのリスクを最小限に抑えるため、医療機関では様々な安全対策を講じています。患者さんが適切な下剤を使い、事前に大腸を清潔にすることで、視界が良くなり穿孔のリスクを下げることができます。また、医師の高度な技術と経験も、安全な検査には不可欠です。さらに、最新の内視鏡機器を使用することで、より精密な検査が可能になると共に、患者さんの負担を軽減する事ができます。
7.2. 大腸内視鏡の精度と検出可能な病変
大腸カメラによる検査の精度は非常に高く、小さなポリープや早期の大腸がんなど、他の検査方法では見過ごされがちな病変も発見することができます。この検査の精度は、患者さんの生存率の向上に直結するため非常に重要です。たとえば、大腸がんが早期に発見されれば、治療の選択肢も増え、完治に至る可能性も高まります。また、炎症性腸疾患などの慢性的な疾患の診断にも、大腸内視鏡は効果的です。
7.3. 他の診断方法との比較
大腸カメラ検査は、他の診断方法と比較しても独特の利点があります。例えば、便潜血検査のような非侵襲的な方法も大腸がんのスクリーニングには有用ですが、どの部位に病変があるのかまでは明らかにできません。CTコロノグラフィは大腸の画像を詳細に提供しますが、小さなポリープの検出率は大腸内視鏡に劣る場合があります。このため、正確な診断と実際の治療を目的とした場合、大腸内視鏡検査が推奨されることが多いのです。

8. 下痢が続く場合の積極的な治療選択肢
下痢が長期にわたって続いてしまうというのは、体にとって非常に重要な警鐘です。特に慢性的な下痢は、大腸カメラでの内視鏡検査を必要とすることがあります。このような症状がある場合、ただ我慢するだけでなく、積極的に治療の選択肢を検討することが重要になります。その中でも、医師の指示に従って適切な薬物療法を行ったり、場合によっては手術を受けることが求められる場合があります。また、生活習慣の見直しも重要なポイントです。ここでは、そんな下痢が続く場合の積極的な治療選択肢について見ていきましょう。

8.1. 薬物療法とその効果
下痢を抑えるための薬物療法にはさまざまな種類があります。例えば、抗生物質は感染症による下痢の場合に有効ですが、その他にも抗炎症作用を持つ薬や、腸の動きを緩やかにする薬が使われることがあります。これらの薬はそれぞれ適応となる下痢のタイプが異なり、医師の診断に基づいて選択されます。薬物療法の効果は、正しい診断と適切な処方が前提になりますが、症状の改善に大きく寄与することは間違いありません。定期的な経過観察を行い、薬物療法の有効性を検証していくことが大切です。
8.2. 手術を要する疾患と治療法
いくつかの消化器疾患は、薬物療法だけでは対応できず、手術を要する場合があります。特に、潰瘍性大腸炎やクローン病のような炎症性腸疾患、または大腸がんなどの悪性腫瘍では、根本的な治療として手術が選択されることも少なくありません。手術にはリスクも伴いますが、患部の除去や病態の改善を目的とし、症状を根本的に解決することが期待できます。手術後は適切なリハビリテーションや栄養管理が必要になりますが、多くの場合、日常生活への復帰が見込まれます。
8.3. 生活スタイルの変更とそのサポート体制
慢性的な下痢には生活習慣の見直しが肝心です。食事内容の調整に始まり、定期的な運動、睡眠リズムの改善などが含まれます。消化に良い食事を心がけ、過度なストレスから身を守ることも大切です。また、これらの改善策を継続的に行うためには、周囲のサポート体制が重要になります。家族や友人、さらには医療チームとの協力を得ながら、積極的なライフスタイルの変更を実現することが、慢性下痢の改善へとつながります。

札幌で大腸カメラをご希望の方は大通り胃腸内科クリニックがおすすめです!










