2024年7月24日
過敏性腸症候群(IBS:Irritable Bowel Syndrome)は、腹痛やお腹のはりが、便秘や下痢に伴っておこる疾患です。

この病気は、原因ははっきりしていませんがストレス、腸内細菌、神経伝達物質・内分泌物質、心理的異常、遺伝等の複数の要素が関与されていると言われています。食事療法の重要性は以前より認識されており、一般食と比較し治療食の有効性が報告されていました。

今回は、2024/4にでたIBSの治療に関して論文の内容を含めて食事療法に関してお伝えします。

目次
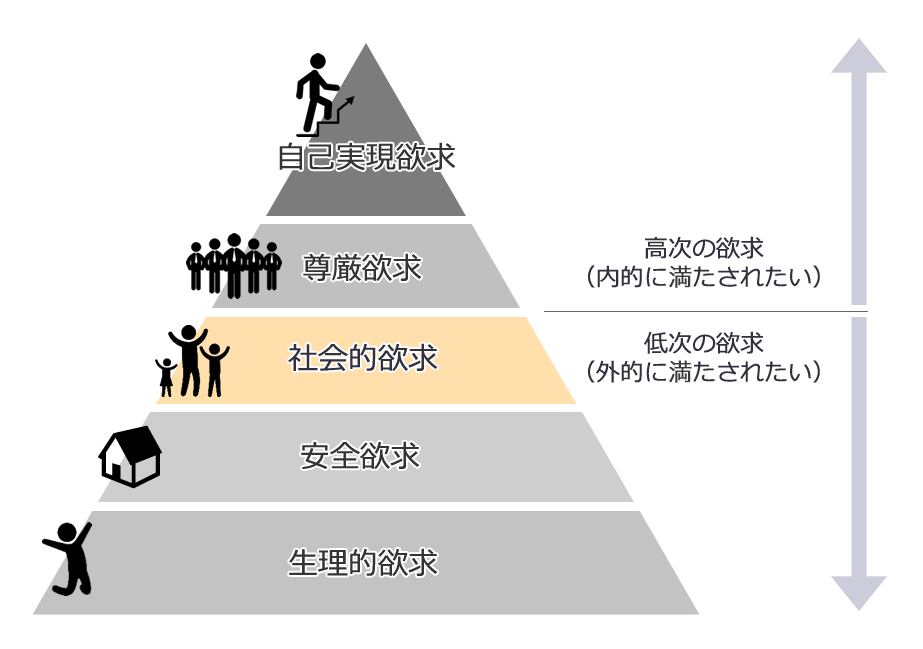
1.過敏性腸症候群(IBS)とは何か
過敏性腸症候群(IBS)とは、特定の原因が見つからないにも関わらず、慢性的な腹痛や腹部の不快感が続き、便通異常(下痢や便秘)を伴う病態です。消化器系の疾患の中でも非常に多い疾患であり、日本国内では多くの方がこの症状に悩まされています。人口のおおよそ10%程度の方が過敏性腸症候群(IBS)であるとされています。過敏性腸症候群(IBS)は、生活習慣や食事など日常生活の中で管理可能な部分が多いため、適切な知識と対策によってその不快感を軽減することができます。
1.1. 症状としての下痢と便秘を理解する
過敏性腸症候群で見られる主要な症状として下痢と便秘があります。いずれも日常生活に影響を与え、QOL(Quality of Life:生活の質)を低下させる要因となります。下痢は水分の多い便の頻発、緊急の便意を伴うことが多く、一方で便秘は便の硬さ、排便の困難さ、頻度の減少といった特徴を持ちます。過敏性腸症候群の患者さんでは、これらの症状が交互に起こる場合もあり、その場合には対処が一層難しくなってしまうのです。症状を適切にコントロールするには、個人の体質や生活習慣を見直し、日頃から管理することが重要になります。
1.2. 過敏性腸症候群(IBS)の原因とされる要因
過敏性腸症候群の原因は多岐にわたり、生物学的要因から心理的ストレスまでさまざまな要素が絡んでいると考えられています。遺伝的な素因が関わっているケースもあれば、腸内細菌の異常や腸の運動の不調和、腸の感覚過敏性などが原因となっていることもあります。さらには、ストレスや不規則な食生活、睡眠不足などのライフスタイルの乱れが症状を悪化させる場合もあります。


2. IBSの症状は薬物治療より食事を変えることで良くなるかも?
2024/4にThe Lancet Gastroenterology and Hepatologyという権威ある雑誌にスウェーデンからIBSの症状に対する治療法として食事療法のほうが標準的な薬物療法よりも優れる、との内容の論文が掲載されました。下記に論文になります。
A low FODMAP diet plus traditional dietary advice versus a low-carbohydrate diet versus pharmacological treatment in irritable bowel syndrome (CARIBS): a single-centre, single-blind, randomised controlled trial. Lancet Gastroenterol Hepatol. 2024 Jun;9(6):507-520.

結論を先に書くと

1種類の薬物治療を受けたIBS患者より 低FODMAP(フォドマップ)食(発酵性オリゴ糖、二糖類、単糖類、糖アルコールが少ない食事)や低糖質で高脂質の食事(牛肉、豚肉、鶏肉、魚、卵、チーズ、ヨーグルト、野菜、ナッツ類、ベリー類などの食品を中心とした)指導を受けたIBS患者のほうがIBS症状の改善率、改善度が大きかった、との報告でした。

次に論文の内容の要約を記載します。
少し専門的な内容なので面倒な方は読み飛ばしてください。
内容を分かりやすくするため論文と一部表現を変えている部分もありますのでご了承ください。

2.1論文の要約
・背景
IBS患者に対して食事療法と医学的治療が推奨されていますが、その2つ治療の有効性を比較した研究はないため今回の研究をしました。
・方法
この単施設単盲検ランダム化比較試験は、スウェーデンのイェーテボリにあるサールグレンスカ大学病院の専門外来クリニックで実施されました。対象は中等度から重度のIBSに罹患している18歳以上のアレルギーのない方です。
以上の対象を
- 低FODMAP(フォドマップ)食(発酵性、オリゴ糖、二糖類、単糖類、糖アルコールが少ない食事)
- 低糖質で高脂質の食事(牛肉、豚肉、鶏肉、魚、卵、チーズ、ヨーグルト、野菜、ナッツ類、ベリー類などの食品を中心とした)
- 主な症状に対して最適化された薬物治療
を受ける群に分けて、4週後の治療反応性を主に評価しました。
ベースラインと比較してIBS-SSS(IBS症状重篤後尺度)が50以上減少したことと定義されました。
・結果
2017年1月24日から2021年9月2日までの間に、1104人の参加者が適格性評価を受け、最終的に294人が選ばれました。
96人が低FODMAP食(以下A群)、97人が低糖質で高脂質の食事(以下B群)、101人が主な症状に対して最適化された薬物治療(以下C群)を受けました。294人の参加者のうち241人(82%)が女性、53人(18%)が男性で、平均年齢は38歳でした。
A群の参加者96名中73名 (76%)、B群の参加者97名中69名 (71%)、C群の101名中59名 (58%) は、ベースラインと比較してIBS-SSSが50以上減少し、グループ間に有意差が認められました。
A群では96名中91名 (95%) が4週間を完了し、B群では97名中92名 (95%) が4週間を完了し、C群では101名中91名 (90%) が4週間を完了した。各介入群の2名は、有害事象が理由で離脱しました。最適化された薬物治療群の参加者91名中5名 (5%) は、副作用のために治療を途中で中止しました。
・まとめ
A群B群C群いずれもIBS 症状の重症度が軽減されたが、A群B群でより大きな効果が見られました。食事介入(低FODMAP食、もしくは低糖質で高脂質の食事)は、IBS 患者の初期治療として検討されるべきと考えられます。

2.2 今回の論文に対して注意するべき点
食事療法が薬物治療と比較して少なくとも同等で、さらにより優れた治療法であることは可能性が高いと言えそうです。しかし、今回の試験はスウェーデンの一つ施設で小規模な集団に対して実施されたものであるので、より大規模集団で検証したときに同様の結果となるか不明です。
人種の偏りがあると思われ、日本人に対して同様の食事療法が効果があるかは日本人を集団にした調査をしないと効果があるかは確定できません。しかし、一定の効果は期待できることが予想されるので、IBSの症状で困っている方に関しては一度食事療法の導入を考えていいかもしれません。
また、食事療法の実践は制限が厳しいため人によっては続けていくのが難しい可能性があります。



3. 低FODMAP(フォドマップ)食とは
低FODMAP食とは、小腸で消化吸収されにくい糖質であるFODMAPを控えた食事のことです。
FODMAP(フォドマップ)とは小腸で消化吸収されにくく、大腸で発酵する糖質の総称です。Fermentable(発酵性)、Oligosaccharides(オリゴ糖)、Disaccharides(二糖類)、Monosaccharides(単糖類)and Polyols(糖アルコール)の英語の頭文字をとってFODMAPといいます。
大腸内に到達したFODMAPは、大腸内の腸内細菌によって分解・発酵され大腸内でガス(水素ガスやメタンガス等)を発生させます。また、FODMAP自体の浸透圧が大きいため大腸内に水分が増えます。そのような状態が過敏性腸症候群の症状の一因と考えられています。
高FODMAPの食品を低FODMAPの食品に置き換えることでIBSの症状が抑えられると考えられます。今回の論文以外にも、低FODMAP食がIBS症状を軽減させることが欧米を中心に複数の試験で報告されています。
また、注意としてはFODMAPの中でもIBS症状を助長させる食品や食事成分は個々人で異なるため、その原因となる食品を特定することが重要です。実際の食事の導入例等も後ほど紹介します。
食事の内容以外にも、間食や欠食をせずに規則的な食事習慣を心掛けることは重要です。

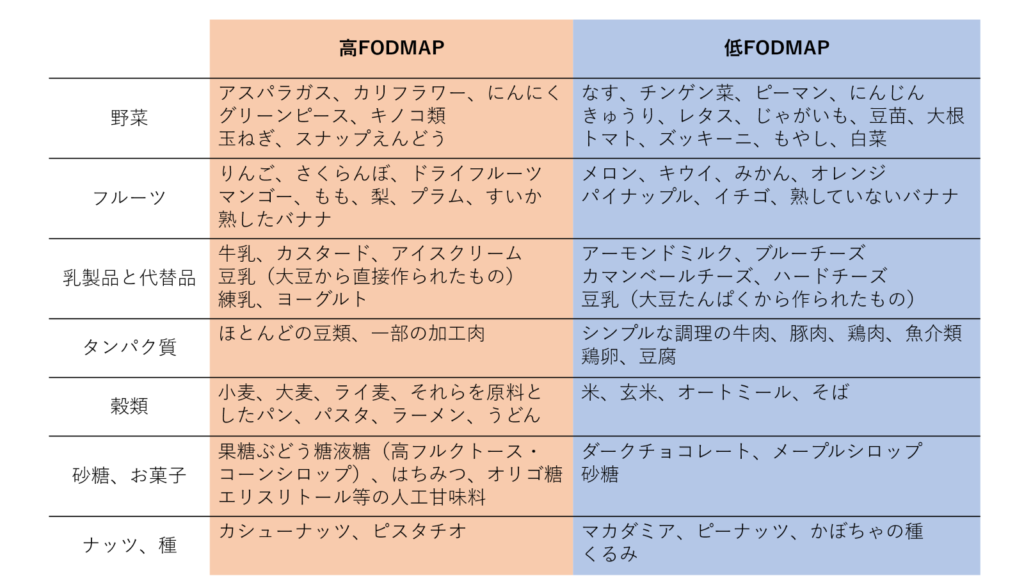
3.1主な食品のFODMAP

3.2 実際の低FODMAP食の導入例
低FODMAP食を導入するにあたって、一番の目的はIBS症状の原因となりうる食材を探すことです。すべての高FODMAP食を生涯制限するのは現実的ではなく自分の体に合わない食べ物を探すことが重要です。また、すべてIBSの方に対して低FODMAP食が効果があるわけではないので、導入しても効果が乏しければ食品制限を続けることは推奨しません。また実際の食事療法に関しては、かかりつけの医師や専門機関での指導が望ましく、正しい指導のもとで実施されることを推奨します。
ステップ1
2~6週間程度の期間で高FODMAP食を低FODMAPの食事にいったん変更してみます。これでIBSの症状が改善すれば制限した食材の中に原因がある可能性が高いと思われます。症状が改善しない場合は食事以外が原因の可能性が高いです。
ステップ2
症状が改善した場合は、制限した食品の再開を考えます。IBS症状の原因となる食品を特定するために個々の食品を別々に再度摂取してみてください。具体的には再開した食品を1日1回摂取することを3日間継続します。その際の症状でどの食品は大丈夫でどの食品がIBSの症状の原因となるかを確認してください。
ステップ3
症状が出ないことが確認できた食品は再度食事に取り入れ、症状が出てしまう食品は摂取を控えるようにしましょう。



4.FODMAP以外のIBS症状に関連する可能性がある食習慣、食事内容
FODMAP以外にもIBSに関連する食習慣、食事内容がありここで紹介します。意識することなく何気なく毎日食べたり飲んだりしているものが不調の原因の可能性もあるので是非確認してみてください。
4.1.IBS症状を軽減するための食生活
一般的な指導として規則的な食事摂取と十分な水分摂取(非カフェイン類)が良いとされます。無理のない範囲で意識して水分摂取することが望まれます。
4.2. IBS症状をきたしやすい食品
・カフェイン類
カフェイン類は大腸の肛門に近い直腸の運動を刺激するため下痢の症状を悪化させる可能性があります。下痢の症状がメインの方は一度一定期間カフェイン摂取をやめてみて症状が治まるかの確認をしてみるのがいいかもしれません。
・香辛料を多く含む食品
とうがらし等に含まれるカプサイシンは胃腸の動きをよくさせるため、動きが強くなりすぎた結果、腹部の焼けたような感覚や痛みにつながると言われています。カレー、コショウ、ショウガ、シナモン、ターメリック等を多く含む食品をよく摂取する方はIBSになりやすいと言われています。
・乳製品
牛乳を原料とした乳製品は高FODMAP食に分類されますが、乳糖(ラクトース)不耐症の方は乳糖が分解できずに大腸に到達する割合が多くなるためさらに注意が必要です。日本人が牛乳を摂取するようになったのは主に戦後で、歴史的にみると比較的短い期間のため遺伝的に乳糖を分解できる酵素が少ない人が多いとされています。ただ、乳糖を分解する酵素が少ない方でも腸内細菌の分布によっては乳糖を分解する菌が多く症状がでないこともあるため、乳糖を分解する酵素が少ない人≠乳糖不耐症です。
・脂肪分の多い食事
今回紹介した論文と一部矛盾した内容かもしれませんが、高脂肪食もIBS症状を悪化させることが報告されています。



5.過敏性腸症候群(IBS)の症状で大腸カメラ検査は受けるべきか?
結果を先に書くとIBSの診断に大腸カメラ検査を受けることがガイドラインで推奨されています。詳しい内容は後述します。
また、大腸カメラ検査は、大腸の健康を守るために重要です。特に50歳以上の方や家族に大腸がんの既往がある方は、定期的な検査が推奨されています。早期発見により、がんの予防・治療効果が高まるからです。検査の準備や実施は少し不安かもしれませんが、当院では経験豊富な専門医による適切なサポートがあります。
5.1. 大腸カメラとは
大腸カメラとは、内視鏡を用いて大腸内部を観察する医療検査です。この検査により、ポリープや炎症、がんなどの異常を早期に発見できます。検査前には腸の内容物を排出するための準備が必要です。準備が完了すると、鎮静剤が投与され、約30分から1時間で検査が行われます。検査自体は痛みがほとんどないので、安心して受けることができます。また、異常が見つかった場合には、その場で治療や組織検査を行うことも可能です。
5.2. IBS診断における検査の重要性
IBSの症状は大腸の動きの問題で起こる症状のため、大腸の粘膜に内視鏡でみた異常は現代の医学ではないとされています。しかし、似たような症状で実は別の疾患が原因であることもあり、IBSの診断のために大腸カメラを行うことがガイドラインで推奨されています。特にIBSの治療をしても症状がよくならない方はmicroscopic colitisや好酸球性胃腸炎、コラーゲン大腸炎、アミロイドーシスなどの疾患が隠れている可能性もあるので大腸カメラ検査を受けるのが望ましいでしょう。
5.3. 大通り胃腸内科クリニックでの検査予約
大通り胃腸内科クリニックでは、専門医による大腸カメラ検査を実施しています。予約は、電話やウェブサイトを通じて簡単に行うことができます。クリニックのスタッフは、丁寧に対応し、検査の流れや準備方法について詳しく説明してくれます。また、個別の相談にも応じており、安心して検査を受けることができます。初めての方でもスムーズに進むようにサポート体制が整っていますので、ぜひご利用ください

札幌で大腸の事が気になる方は大通り胃腸内科クリニックがおすすめです!